今回は、最近とても重要性が増しているサイトカイン放出症候群(CRS)について、
呼吸器以外の医師や、研修医・専攻医、看護師さんの皆さんにもわかりやすく、しっかりまとめてみました!
- 免疫チェックポイント阻害薬(Immune Checkpoint Inhibitor:ICI)や、
- タルラタマブなどの二重特異性T細胞誘導抗体(Bispecific T-cell Engager:BiTE)、
- キメラ抗原受容体T細胞療法(Chimeric Antigen Receptor T-cell therapy:CAR-T)
が使われる機会はどんどん増えていますが、それに伴って注意すべき有害事象も増えていますよね。
中でも、「CRS」 はしばしば重篤化するリスクがあり、その後の癌治療に影響し、予後にも影響するため、早期診断・適切な対応が超重要です。
CRSの臨床症状と重症度分類
まず、CRSとは何かを整理しておきます。
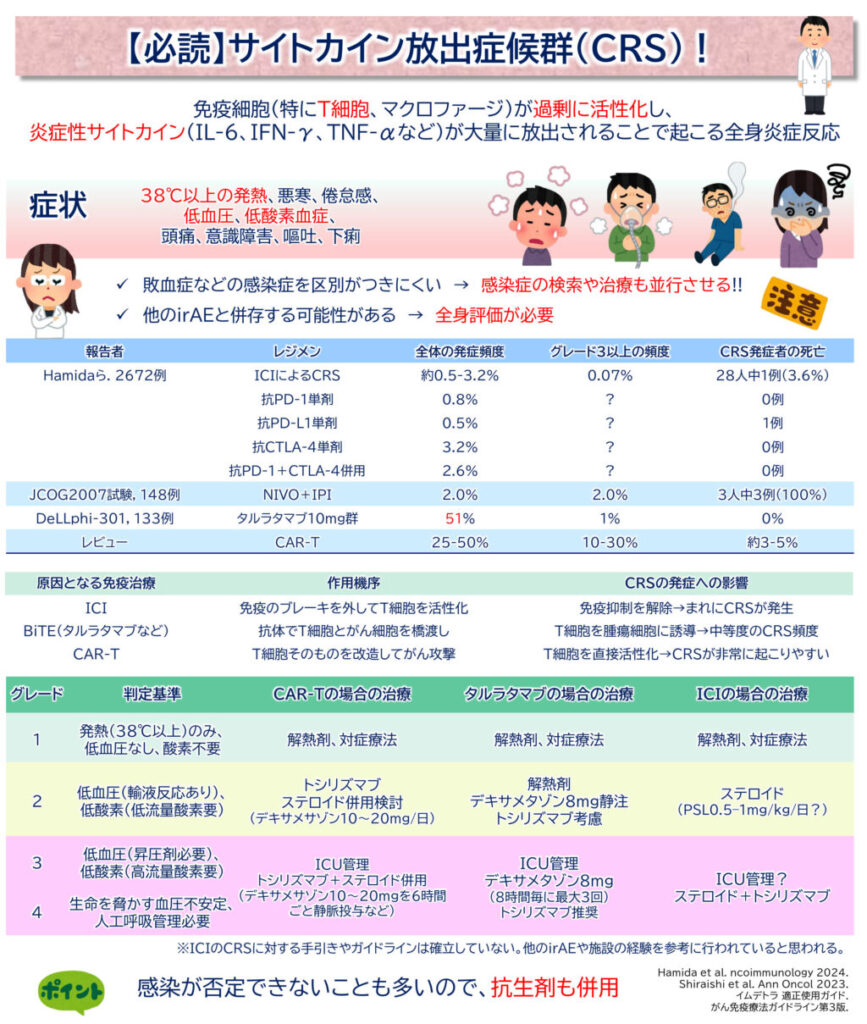
CRSは、免疫細胞(特にT細胞、マクロファージ)が過剰に活性化し、炎症性サイトカイン(IL-6、IFN-γ、TNF-αなど)が大量に放出されることで起こる全身炎症反応です。
主な症状は次のとおりです。
| 系統 | 主な症状 |
|---|---|
| 全身症状 | 発熱(38℃以上)、悪寒、倦怠感 |
| 循環器 | 低血圧、頻脈 |
| 呼吸器 | 呼吸数増加、低酸素血症 |
| 神経 | 頭痛、錯乱、傾眠、意識障害(重症時) |
| 消化器 | 悪心、嘔吐、下痢 |
重症化するとショックや多臓器不全に至ることもありますので、しっかり見逃さないようにしたいですね。
一見すると敗血症などの感染症と区別がつきにくいため、注意が必要です。
CRSの原因となりうる薬剤の使用歴がある場合には、CRSと敗血症の両方を念頭に置き、迅速に診断と対応を進めることが重要です。
CRSが他のirAEと併存している可能性(肺炎や心筋炎など)もありますので、その評価も必要でしょう。
さらに、CRSは症状の重さによってグレード分類されます。
| グレード | 判定基準 |
|---|---|
| Grade 1 | 発熱(38℃以上)のみ、低血圧なし、酸素投与不要 |
| Grade 2 | 輸液に反応する低血圧、または低酸素(低流量酸素必要) |
| Grade 3 | 低血圧(昇圧剤必要)、または高流量酸素必要 |
| Grade 4 | 生命を脅かす血行動態不安定、人工呼吸管理必要 |
Grade 2以上では治療介入が必要になりますので、グレード分類はとても大切ですね。
CRSの大まかなメカニズム・病態
CRSは、免疫細胞の過剰な活性化→大量のサイトカイン放出→全身の炎症反応という流れで起こります。
治療法による違いも押さえておきましょう!
🔵 まとめイメージ
| 用語 | 略語 | 内容 |
|---|---|---|
| CAR-T | Chimeric Antigen Receptor T-cell therapy | T細胞そのものを改造してがん攻撃 |
| BiTE | Bispecific T-cell Engager | 抗体でT細胞とがん細胞を橋渡し |
| ICI | Immune Checkpoint Inhibitor | 免疫のブレーキを外してT細胞を活性化 |
- CAR-T細胞療法:T細胞を直接活性化→CRSが非常に起こりやすい
- タルラタマブ(BiTE製剤):T細胞を腫瘍細胞に誘導→中等度のCRS頻度
- ICI(免疫チェックポイント阻害薬):免疫抑制を解除→まれにCRSが発生
免疫系をどれだけ直接刺激するかによって、CRS発症リスクも変わるのですね。
CRSの頻度まとめ(薬剤投与全体 vs CRS発症者それぞれ)
治療法別に、CRSの発症率と死亡率を整理してみました!
| 治療法 | CRS発症率 (全グレード) | グレード3以上 CRS発症率 | CRSによる死亡率(薬剤投与全体に対して) | CRSによる死亡率(CRS発症者に対して) |
|---|---|---|---|---|
| ICIによるCRS Hamidaら | 約0.5~3.2 | 約0.07% (2/2672例) | 約0.04% (1/2672例) | 約3.6% (1/28例) |
| NIVO+IPI JCOG2007試験 | 2.0% (3/148例) | 2.0% (3/148例) | 2.0% (3/148例) | 100% (3/3例) |
| タルラタマブ10mg群 DeLLphi-301 | 51% | 1.0% | 0%(死亡例なし) | 0% |
| CAR-T細胞療法 | 25〜50% | 10〜30%程度 | 1〜2% | 3〜5%程度 |
ICIではCRSのまとまった報告は少ないですが、
抗PD-1単剤/抗PD-L1単剤では、1%未満、抗CTLA-4単剤/PD-1+CTLA-4併用療法では2.6~3.2%と言われています。
タルラタマブでは、CRSはよく起きますがまだ死亡例は見られていません。
しかし、まだデータが少なく、CRSによる死亡率の評価はこれからになるのではないかと思われます。
CRSの診断に必要な流れ
診断に進む前に、まずは次を確認しましょう!
【最初のチェックポイント】
「ICI」「タルラタマブ」「CAR-T」など、CRSを引き起こしうる治療歴があるか?
この背景があって初めて、CRSを疑うことができますね。
そのうえで、診断の流れはこのようになります。
- 発熱(38.0℃以上)の確認
- 感染症の除外検査
- 血液培養、尿培養、レントゲン、ウイルス検査など
- 他のirAE(肺炎、肝炎、膵炎など)も除外 ※併存の可能性あり。
- バイタルサインの確認
- 血圧、呼吸数、SpO₂
- CRSグレード分類
- 必ずGrade 1〜4の判定を行います
- 血液検査
- CRP、IL-6、肝腎機能、Dダイマーなど
特に、感染症とCRSをしっかり区別することがとても大切ですね。

IL-6の測定と結果の確認は重要ですが、判明までに時間を要することもあります。
そのため、重症度が高く感染症との鑑別が難しい場合には、結果を待たずに、CRSおよび感染症の両方を念頭に置きつつ、
グレードに応じた治療と、必要に応じた広域スペクトラムの抗菌薬治療を速やかに開始することが重要です。
治療方針まとめ(ICI・タルラタマブ・CAR-T別)
炎症性サイトカイン(IL-6、IFN-γ、TNF-αなど)が大量に放出されることで起こる病態であるため、IL-6の阻害やステロイドが基本治療になります。
| 治療法 | Grade 1 | Grade 2 | Grade 3以上 |
|---|---|---|---|
| ICIによるCRS | 解熱剤、経過観察 | ステロイド(プレドニゾロン0.5–1mg?/kg/日) | ステロイド+トシリズマブ |
| タルラタマブによるCRS | 休薬、解熱剤など対症療法 | 休薬、解熱剤、デキサメタゾン8mg静注、トシリズマブ考慮 | 休薬、ICU管理、デキサメタゾン8mg×3回+トシリズマブ |
| CAR-TによるCRS | CAR-T中断、解熱剤など対症療法 | CAR-T中断、トシリズマブ投与、ステロイド併用(デキサメサゾン10~20mg/日)検討 | CAR-T中断、ICU管理、トシリズマブ+ステロイド併用(デキサメサゾン10~20mgを6時間ごと静脈投与など) |
【それぞれの違いと理由】
ICI由来CRSは比較的軽症が多いため、まずはステロイドから始める対応が基本です。
尚、ICIによるCRSに対する標準的なガイドラインや手引きは現時点では確立されていませんが、他の免疫関連有害事象(irAE)やCAR-T療法に伴うCRSの治療法を参考に、各施設で独自の対応が行われていると考えられます。
一般的には、ステロイドやトシリズマブを中心とした治療が行われているものと思われます。
タルラタマブ由来CRSは中等度が多く、早期のステロイド+トシリズマブ対応が推奨されますが、死亡例は少ないですね。
この治療については、イムデトラ(タルラタマブ)販売元のアムジェン発行の適正使用ガイドに基づいています。
CAR-T由来CRSは重症化しやすいため、早期トシリズマブ投与+ステロイド併用が求められます。
✨まとめ
- 免疫療法歴+発熱があればまずCRSを疑いましょう!
- 感染症除外を最優先にすることがポイントです
- Grade 2以上ならすぐに治療介入(ステロイド±トシリズマブ)を考えるべきです
- 背景の治療薬によって対応が少しずつ違うので、そこも押さえておきたいですね!
これからますます免疫療法が拡大していく時代。
CRSを適切に診断・対応できることが、みなさんの武器になります!
引用:
Hamida et al. ncoimmunology 2024.
Shiraishi et al. Ann Oncol 2023.
イムデトラ 適正使用ガイド.
がん免疫療法ガイドライン第3版.

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

