Ryerson CJ et al. Update of the International Multidisciplinary Classification of the Interstitial Pneumonias: An ERS/ATS Statement. European Respiratory Journal 2025.
2025年の国際ステートメントでは、非特異性間質性肺炎(Nonspecific interstitial pneumonia:NSIP)はUIPと同様に「画像・病理パターン」を示す概念と位置づけられ、原因の有無によって特発性と二次性を区別することが強調されています。
実臨床では特発性はごく稀であるため、NSIPは実質的に膠原病や薬剤性など二次性の原因検索を前提とするパターンとして扱われるようになりました。
さらに、「NSIP+OPは膠原病や薬剤性を強く示唆する」、「典型的な線維性NSIPで原因が同定できれば生検は不要」、「NSIPとUIPが同居する場合はUIPとして扱う」といった、現場で判断に迷いやすいポイントが具体的に示されています。
過去の記事はこちら
【新国際分類2025】間質性肺炎の新しい整理法 – 背景と全体像を押さえよう
【新国際分類2025】その2 間質性肺炎診断はこう進める!―実践的アプローチ解説―
【新国際分類2025】その3 Interstitital patternsとAlveolar filling patternsの全体像とパターン分類
【新国際分類2025】その4 Usual Interstitial Pneumonia(UIP)はただの画像・病理パターン―“特発性”か“二次性”かの見極めが重要
NSIPとは?
- NSIPは「診断名」ではなく“パターン名”です。
細胞性(非線維性)から線維性まで幅があり、多くは膠原病(CTD)や薬剤性といった原因を背景に持ち、特発性はむしろ稀、という理解で大丈夫です。 - 報告によれば、CTD-ILDの中で最も一般的なのは線維性NSIP(27–76%)。
ただしRA-ILDだけはUIPがやや優勢(46%)と言われています。 - 同じ患者の生検肺でNSIPとUIPが併存することもあり、その場合は最終的にUIPとして扱われることが多いです。ただし、実際の診療では多職種カンファレンス(MDD)でどちらのパターンが優勢か(病理学的にも、胸部CTの広がり的にも)を検討するため、NSIPの割合が極端に高ければNSIPと診断されることもあれば、分類不能とされる場合もあります。
この点が重要なのは、UIPとして扱うかどうかが予後や治療反応性に直結するからです。日常診療においてもぜひ押さえておきたい“地味に大事なポイント”といえるでしょう。
| 項目 | 英語原文 | 日本語訳 |
|---|---|---|
| Clinical | Presentation: Chronic onset but with variable risk of progression. Potential for rapid worsening, especially with concurrent OP. Risk factors: More common in younger females, often with a background of CTD. | 発症様式: 発症は慢性だが進行リスクは様々。OPを合併すると急速な悪化をきたす可能性がある。 危険因子: 若年女性に多く、しばしば膠原病(CTD)の背景を伴う。 |
| Radiologic | – Lower lobe predominance, commonly with subpleural sparing. – Ground glass opacities, fine reticulation, and traction bronchiectasis, without honeycombing. | – 下葉優位で、しばしば胸膜直下温存を伴う。 – すりガラス影、細かい網状影、牽引性気管支拡張を認めるが、蜂巣肺はみられない。 |
| Pathologic | Cellular NSIP: Cellular interstitial infiltrate of lymphocytes causing thickening of alveolar walls with no fibrosis or granulomas. Fibrotic NSIP: Diffuse thickening of alveolar walls by fibrosis with traction bronchiolectasis; no bronchiolocentricity, honeycombing, or granulomas. | 細胞性NSIP: リンパ球の間質性浸潤による肺胞壁の肥厚。線維化や肉芽腫は認めない。 線維性NSIP: 線維化により肺胞壁がびまん性に肥厚し、牽引性細気管支拡張を伴う。気管支中心性変化、蜂巣肺、肉芽腫は認めない。 |
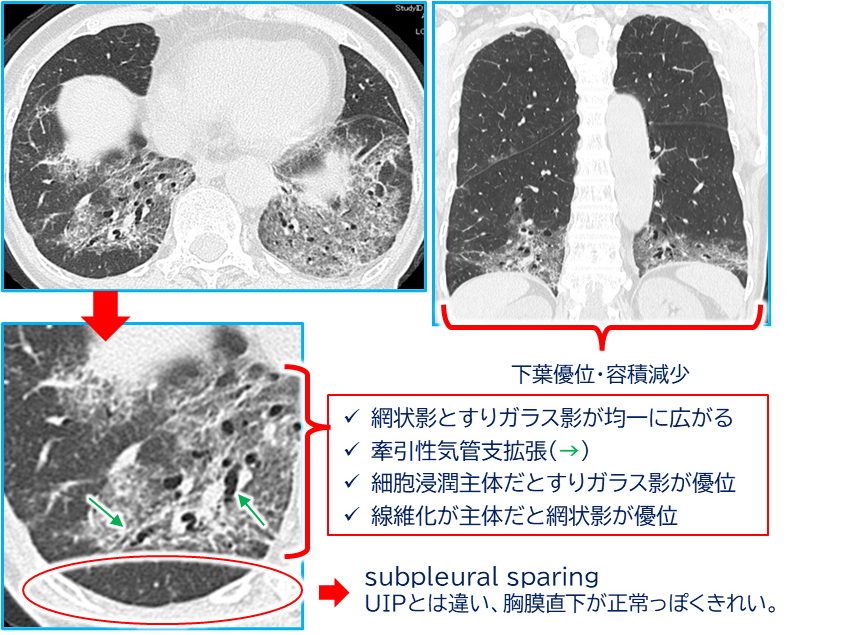
画像所見:CTでのチェックポイント
CTでは“下肺優位のGGO+網状影+牽引性気管支拡張”が王道。
もう少し丁寧にみていくと:
- 分布:下肺優位で、両側性。
- 所見の種類:
- GGO(すりガラス影):細胞性の割合が多いほど目立ちます。
- 網状影(reticular opacity):線維化が進むと増強。
- 牽引性気管支拡張/細気管支拡張:線維化が進行したサイン。
- 胸膜直下温存(subpleural sparing):線維性NSIPの約半数に見られる。UIPとの鑑別で強い味方。
- 進行像:病気が進むにつれて肺葉容積が縮み、牽引性変化はより中枢の気道に波及、網状影も濃くなります。
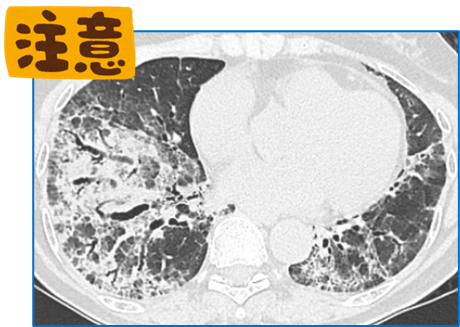
- 浸潤影:浸潤影は少量であればNSIPの範囲に含めて許容されますが、その割合が多い場合にはNSIP+OPという複合パターンとして分類される可能性があります(後述)。
そのほか、胸部CTでは肺以外の所見にも目を向けることが大切です。拡張した食道、胸膜肥厚、胸水、縦隔や腋窩リンパ節腫脹などは、膠原病を疑う手がかりになるので見落とさないよう注意しましょう。
NSIP+OP:もし浸潤影が目立つ場合は、OPの併存を疑い、NSIP+OPという複合型を考える必要があります。この複合型は単独のNSIPやOPとは区別して扱った方がよいでしょう。なぜなら、膠原病や薬剤性、特に皮膚筋炎・多発性筋炎に伴うILDの可能性が高いと報告されているからです。

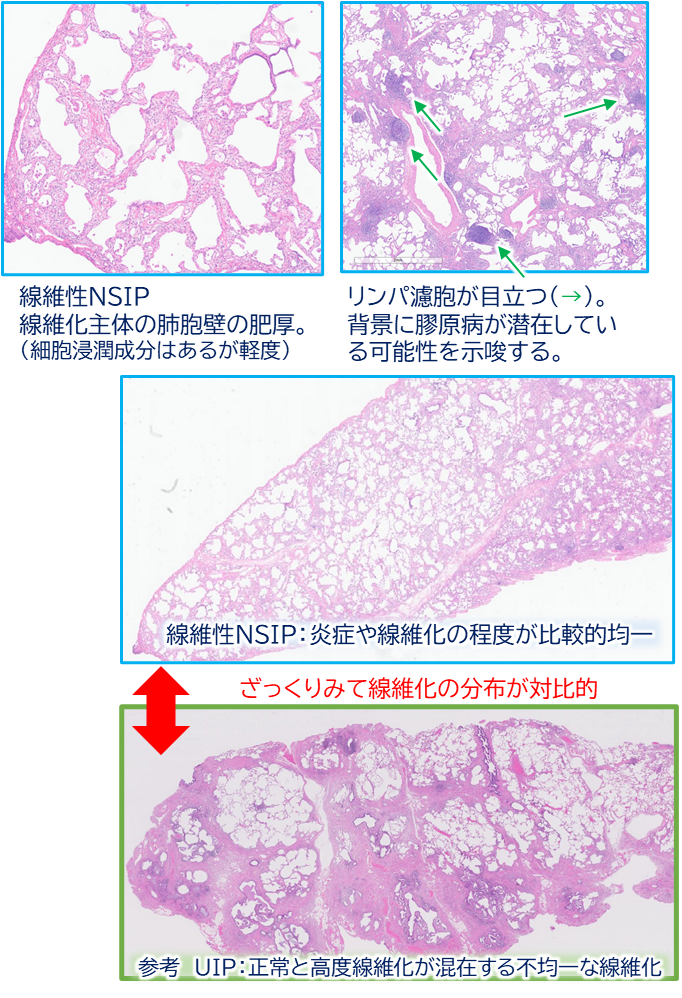
病理所見:組織での押さえどころ
病理像は“均一さ”がキーワード。
詳細にみると:
- 特徴的変化:肺胞壁が一様に厚くなり、そこに炎症細胞浸潤と線維化が加わる。
- 多くの症例で線維性優位:少数に細胞性を主体とする例。
- 見られにくいもの:以下が乏しいことがNSIPらしさ。
- 蜂巣肺 →あるとUIPらしさ上昇
- Fibroblastic foci(線維芽細胞巣) →あるとUIPらしさ上昇
- 顕著なOP →あるとOPやNSIP+OPらしさ上昇
- 肉芽腫 →あるとHP・サルコイドーシス・その他の肉芽種性疾患らしさ上昇。
ただしシェーグレンのILDなど肉芽種+NSIPパターンということもありえる。 - 気道中心性変化 →あるとBIP・HPらしさ上昇
- 進行例:線維化が強まっても、UIPに比べるとまだ“均一感”が保たれているのが特徴。
追加の手がかり:もし病理でOPの合併や形質細胞が目立つ、リンパ球性浸潤を見つけたら、やはり膠原病や薬剤性を疑ってください。
原因検索は“これだけは”やる
- まず柱となるのは、膠原病や血管炎に特異的な自己抗体の測定と身体所見・症状の評価です。
具体的には、関節リウマチ、筋炎症候群、強皮症、MCTD、シェーグレン症候群などが代表的です。
頻度は高くありませんが、SLEや顕微鏡的多発血管炎についても関連自己抗体を確認しておくとよいでしょう。 - 次に、薬剤性の可能性を考慮した病歴聴取も欠かせません。
- さらに、HPでもNSIPパターンをとることがあるため、曝露歴の聴取も重要です。ただし、HP関連の沈降抗体は有用性が高くないと2025年のステートメントでは記載されています。
NSIPにはILD先行型の膠原病が含まれている
そしてここでとても大事なポイントがあります。
NSIPの中には、初回診断時には二次性の背景がはっきりしないのに、経過中に膠原病が発症してくる「ILD先行型」があります。
つまり、最初に原因が見つからなかったからといって“特発性”と決めつけないことが重要です。NSIPを診たときには、将来的に膠原病が出てくる可能性を常に頭に置き、フォローアップで症状や自己抗体の変化に注意して診療を続けることが大切です。
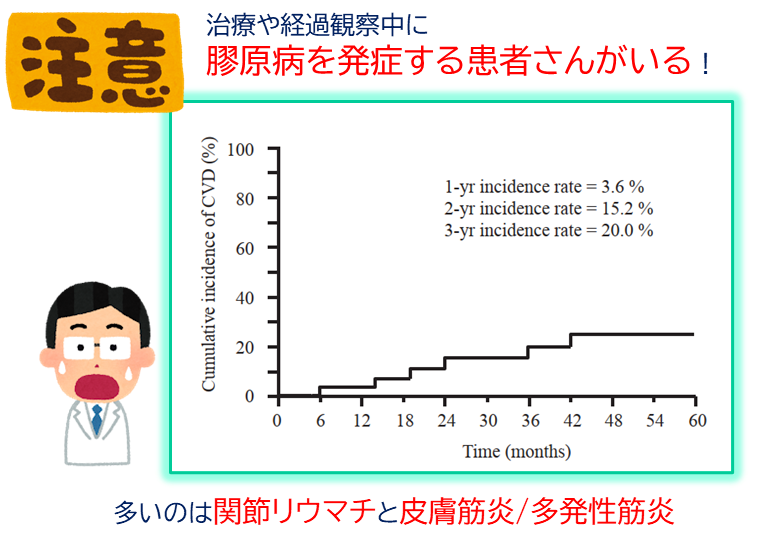
Kono M, Respir Med. 2016 Aug;117:40-7
生検、する?しない?の線引き
2025年のステートメントで強調されている大事な点は、
原因がはっきりしていて、典型的な線維性NSIPであれば肺生検は不要とされたことです。
膠原病や薬剤曝露など背景と画像所見が合致すれば、診断の確信度が高いため生検は勧められません。
これは今回の改訂で示されたNSIPの重要なアップデートです。
一方で、NSIPは画像だけではUIPやBIP(線維化型HP)、AMPと区別できないこともあるため、原因が同定できない場合には組織診断のため生検が必要になることもあります。
従来、特発性NSIPの診断には病理評価とMDDが必須とされてきましたが、その妥当性にはまだ検証が必要です。
また、診断基準を厳しくすると、多くの症例が分類不能ILDに振り分けられる点も課題ですね。
要するに、
- 原因+典型的線維性NSIP → 生検不要
- 原因不明で鑑別困難 → 生検を検討
この「生検の線引き」が、今回のステートメントでより明確になったポイントです。
予後と治療反応
- 細胞性NSIPは、ステロイドや免疫抑制薬といった免疫調節療法で大きく改善する可能性あり。
- 線維性NSIPは治療にかかわらず進行する例も少なくない。ステートメントには直接の記載はありませんが、実臨床ではPF-ILDやPPFとしてニンテダニブやネランドニブを検討する場面もあるでしょう。
2013 → 2025:NSIPのだけ変わった/強調されたポイント
2013(ATS/ERS)での立ち位置
- 特発性NSIPが“正式な疾患”として承認。ただし臨床経過はヘテロで、終末期線維化に至る一群があることも明言。MDDが特に重要。
- HRCT:両側GGOが基本、牽引性変化は約75%、subpleural sparingがUIP鑑別の助け。蜂巣肺は乏しい。
- 病理:均一な炎症・線維化で、線維性優位が多い。
2025(ERJ)でのアップデート/実践的な強調
- “NSIP=原因検索前提”がさらに明確化。CTDや薬剤性が最も多く、特発性は稀。
- 検査の優先順位が具体化:自己抗体がスクリーニングの中心、一方でHP沈降抗体はこの場面では役立ちにくい。
- “NSIP+OP”はCTD/薬剤性を強く示唆と明記。
- 画像の鑑別:UIP/BIP/AMPと被るため、原因不明なら生検を検討と明確化。
- 生検適応の線引き:典型的線維性NSIP+原因同定なら不要。
- NSIPとUIPの共存時はUIP扱いが多い。
まとめ
- 画像と病理はそれぞれ“均一さ”がキーワード。
- まず原因を探す(CTD・薬剤・HP)。特発性は稀。
- まずは胸部HRCTで、NSIPパターンの枠組みの範疇か確認しよう。
- 二次性の原因が同定されていて、かつ典型的なNSIP像であれば「二次性NSIP」と診断。
- 原因が同定されない場合は、外科的肺生検を考慮する。
- 原因が同定されず、生検も行わないなら、厳しい基準では「分類不能ILD」に含まれる。
- 病理でUIPパターンが併存している場合は、最終的にUIPとして扱うことが多い。
- 画像で浸潤影が目立てばNSIP+OPとして分類し、膠原病の背景がないか必ず確認する。
- そして何より大事なのは、臨床・胸部HRCT・病理所見を統合したMDDで診断すること。
過去の記事はこちら
【新国際分類2025】間質性肺炎の新しい整理法 – 背景と全体像を押さえよう
【新国際分類2025】その2 間質性肺炎診断はこう進める!―実践的アプローチ解説―
【新国際分類2025】その3 Interstitital patternsとAlveolar filling patternsの全体像とパターン分類
【新国際分類2025】その4 Usual Interstitial Pneumonia(UIP)はただの画像・病理パターン―“特発性”か“二次性”かの見極めが重要

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

