Ryerson CJ et al. Update of the International Multidisciplinary Classification of the Interstitial Pneumonias: An ERS/ATS Statement. European Respiratory Journal 2025.
2025年に発表された「ERS/ATS国際分類更新ステートメント」は、間質性肺炎の分類と用語を大きく再構築しました。
その中でも「呼吸細気管支炎関連間質性肺疾患(RB-ILD)」は、喫煙関連疾患の代表格として再定義されています。
臨床現場では偶発的に発見されることも少なくなく、また画像診断や気管支肺胞洗浄(BAL)で診断が進むケースが増えたことで、生検が行われる機会は減少しています。
RB-ILDとは?
RB-ILDは、気道・肺胞レベルでのマクロファージ蓄積を特徴とする間質性肺疾患です。
組織学的には、肺胞内にマクロファージが過剰に蓄積する一連の疾患スペクトラムが存在しますが、その中でも細気管支炎の特徴が優位な患者をRB-ILDと呼びます。
- ちなみに病理組織学的な呼吸細気管支炎(RB)は喫煙者にしばしば認められる所見であり、臨床症状や生理機能異常を伴わない場合はRBのままです。
一方、症状や異常を伴う場合には「RB-ILD」と診断されます。 - 近年の大規模コホートでは、RB-ILDの93%が喫煙関連であり、ごく少数のみが特発性と報告されています。
RB-ILDの位置づけと原因の整理
RB-ILDも他のILD同様にまずは「疾患名」というよりも、組織や画像で捉えられる形態学的パターンとして理解することが大切ですね。
診断にあたってはまず原因検索を行い、
- 原因が見つからない場合 → 特発性(idiopathic RB-ILD)
- 原因が明らかな場合 → 二次性(secondary RB-ILD)
と整理されます。
ただし実際の臨床では、前述のように大多数が喫煙関連の二次性RB-ILDであり、特発性はきわめてまれです。
そのため、「RB-ILDはほぼ喫煙関連が基本」と理解しておくのが実践的です。
臨床像
- 多くは中年期以降の喫煙者に発症
- 自覚症状は軽度の労作時呼吸困難や咳嗽が中心
- BALでは褐色・黒色顆粒を含む色素性マクロファージが優位であり、他の疾患(例:HP)との鑑別にも有用。
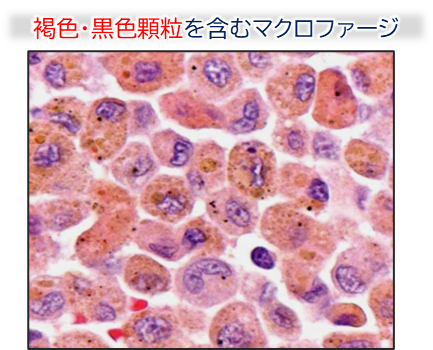
- 喫煙歴が重要な診断の手掛かり。
- 治療としてはまずは禁煙が重要。
- 経過は多くが良好ですが、一部では進行性に線維化を呈することがある。

| 項目 | 英語原文 | 日本語訳 |
|---|---|---|
| Clinical | Presentation: Subacute onset with potential for improvement or resolution with smoking cessation. Risk factors: adult smokers with slight male predominance. | 臨床経過: 亜急性の発症を示し、禁煙によって改善あるいは消失する可能性がある。 危険因子: 成人の喫煙者で、やや男性に多い。 |
| Radiologic | – Upper lobe predominant – centrilobular ground glass nodularity. | – 上葉優位 – 小葉中心性すりガラス様結節影 |
| Pathologic | – Accumulation of lightly pigmented macrophages in airspaces associated with a mild chronic inflammatory cell infiltrate. – Lymphoid aggregates and fibrosis may also be present. – Bronchiolocentric distribution. | – 淡く色素を帯びたマクロファージの肺胞腔内への蓄積がみられ、軽度の慢性炎症細胞浸潤を伴う。 – リンパ球集簇や線維化を認めることもある。 – 分布は細気管支中心性である。 |
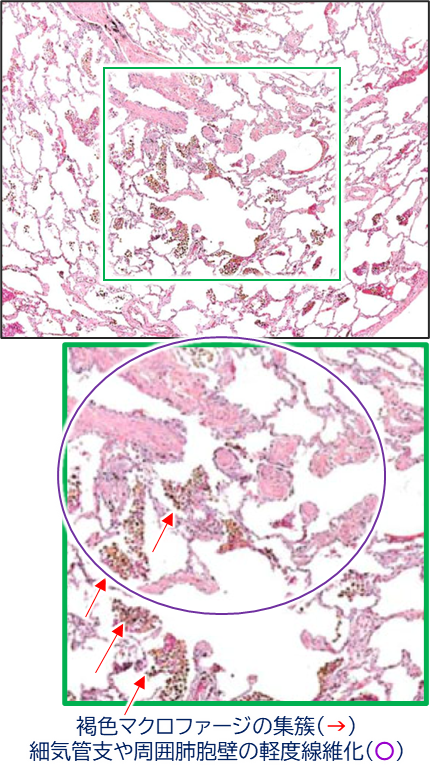
病理組織所見
2025年の分類では、RB-ILDは「喫煙関連間質性肺疾患(smoking-related ILD: SR-ILD)」に含まれ、その病理像は以下のように記述されています:
- マクロファージの集簇:呼吸細気管支、肺胞管、細気管支周囲の肺胞における軽度色素沈着を伴うマクロファージの集積。
- 線維化:斑状で胸膜下優位、時間的に均一で細胞成分に乏しい緻密な好酸性コラーゲンにより肺胞壁肥厚。
- 軽度の細気管支周囲炎症や軽度の線維化を伴うこともある。
なお、この組織像は肺癌切除標本でもしばしば偶発的に見つかることがあります。
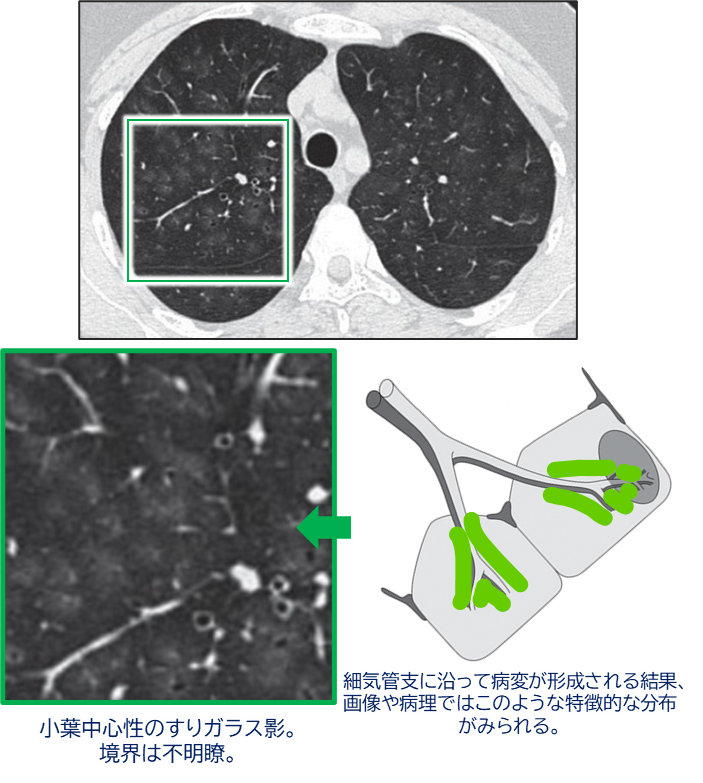
胸部CT所見
- 画像では小葉中心性(centrilobular)のすりガラス影(ground-glass opacity)が典型的。
- 分布は斑状で境界不明瞭。
- 線維化を伴う場合、「airspace enlargement with fibrosis (AEF)」あるいは「smoking-related interstitial fibrosis (SRIF)」と記載されることもあります。
- CTにおいて、AEFやSRIFは以下の特徴でUIPと鑑別されます:
- 嚢胞に隣接する肺気腫の存在
- 上葉に嚢胞が少ないこと
- 嚢胞の大きさ・形の不均一性
- 牽引性気管支拡張が軽度またはない
- ground-glass opacityや網状影が乏しい
AEFやSRIFという言葉を覚えておくとよいでしょう。
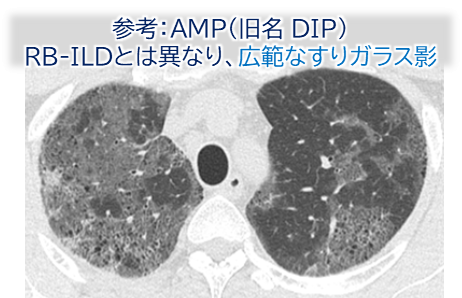
Alveolar macrophage pneumonia(AMP)との違い
- 2025年ステートメントでは、旧称「DIP(desquamative interstitial pneumonia)」は、実際には肺胞上皮の剥離ではなく、マクロファージによる肺胞充填が主病変であることから、「AMP(alveolar macrophage pneumonia)」へと名称変更されました。
- RB-ILDとAMPはともに喫煙者にみられるマクロファージ主体の病態であり、両者を区別する意義があるかどうかは疑問視する意見もありますが、現時点では以下の点で区別することになっています:
| 特徴 | RB-ILD | AMP(旧DIP) |
|---|---|---|
| マクロファージの分布 | 細気管支中心性 | 広範な肺胞性分布 |
| 症状との関連 | 軽度〜中等度 | 症状・進行あり |
| 病理的広がり | 局所的・限局性 | びまん性 |
| CT所見 | 小葉中心性すりガラス影 | 広範なすりガラス影 |
2013年ステートメントとの比較と2025年改訂のポイント
2013年
- RB-ILDは「喫煙関連IIP」のひとつとして位置づけられた。
- 多くの症例は生検を行わずに臨床像+HRCT+BALで診断可能と記載。
- DIPとともに「喫煙関連IL D」として包括。
2025年
- 分類が「特発性」から「原因を問わない包括的な間質性肺炎」へと拡張された。
- 「RB-ILD」は、喫煙関連でマクロファージ蓄積が症状の原因となる病態として定義。
- SR-ILD(smoking-related ILD)という包括用語を提示し、その中にRB-ILDやAMPを含めた。
まとめ
- RB-ILD自体は「疾患名」ではなく、組織や画像で捉えられる形態学的パターンであり、原因検索によって「特発性」と「二次性」に分けられる。
- ただし、現実的には大部分が喫煙関連による二次性RB-ILDであり、特発性はきわめてまれ。
- RB-ILDは喫煙関連疾患として臨床的に重要であり、診断は主に画像所見とBAL所見によって行われる。
- 2025年の新しい分類では、「RB-ILDはマクロファージ蓄積による臨床症候群」と位置づけられ、さらにSR-ILD(smoking-related ILD)という包括的な枠組みの中に整理された。
- RB-ILDを「喫煙によるマクロファージ病態のひとつ」として理解し、臨床現場では禁煙指導と適切な経過観察を基本に据えることが重要。
過去の記事はこちら
【新国際分類2025】間質性肺炎の新しい整理法 – 背景と全体像を押さえよう
【新国際分類2025】その2 間質性肺炎診断はこう進める!―実践的アプローチ解説―
【新国際分類2025】その3 Interstitital patternsとAlveolar filling patternsの全体像とパターン分類
【新国際分類2025】その4 Usual Interstitial Pneumonia(UIP)はただの画像・病理パターン―“特発性”か“二次性”かの見極めが重要
【新国際分類2025】その5 Nonspecific interstitial pneumonia(NSIP)
【新国際分類2025】その6 気管支中心性間質性肺炎(Bronchiolocentric Interstitial Pneumonia: BIP)ってな~に?
【新国際分類2025】その7 びまん性肺胞障害(Diffuse Alveolar Damage: DAD)を理解する
【新国際分類2025】その8 Pleuroparenchymal Fibroelastosis(PPFE)を学ぶ
【新国際分類2025】その9 Lymphoid interstitial pneumonia(LIP)パターンを見たら、まず“二次性”を疑え!

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

