山口大学からの報告ですね。
COVID-19パンデミック下で他の感染症の流行が消えた冬の時でもAE-IPFは減らず、むしろ季節性もそのまま残っていたという報告です。感染だけでは説明できない新しい視点が必要ですね。
Impact of the COVID-19 pandemic on acute exacerbation of idiopathic pulmonary fibrosis: a nationwide observational study in Japan. Yuichi Ohteru et al. Respiratory Investigation, 2026?
OPEN ACCESSでした。「This is an open access article under the CC BY license.」
以下上記の論文から引用します。
はじめに

IPF(特発性肺線維症)は予後不良の疾患で、急性増悪(AE-IPF)が起きると生存期間がわずか 2〜4 か月にまで短縮する重篤なイベントです。
従来、AE-IPF の原因としては
- 呼吸器感染症
- 環境因子(大気汚染、温度変化など)
- 胃食道逆流の微小誤嚥
- 医療処置(手術、胸腔鏡手技など)
が指摘されてきました。
これらの中でも特に「呼吸器感染症」は重要視されてきたのですが、実は確固たるエビデンスは不十分でした。

パンデミック中は
- マスク
- 手洗い
- 物理的距離
などの感染対策により インフルエンザやマイコプラズマなどの感染症が激減しました。
そのため
「もし AE-IPF の主因が呼吸器感染症なら、パンデミック中は AE-IPF が減るはずだ」
という自然実験が成立したわけです。
この着眼点が本研究のユニークな点ですね。
背景
COVID-19 パンデミックとそれに伴う感染対策により、世界的に呼吸器感染症が大幅に減少した。
この特殊な状況は、呼吸器感染症が特発性肺線維症急性増悪(AE-IPF)を誘発する役割の自然観察を可能にした。
本研究の目的は、日本の全国データベースを用いて、パンデミック前後の AE-IPF の発生率、季節性、予後の変化を評価することである。
方法
本研究は、2018 年 4 月 1 日から 2022 年 3 月 31 日までの入院データを用いた後ろ向きコホート研究である。
パンデミック前と比較し、AE-IPF の発生率、季節変動、転帰の変化を混合デザイン分散分析および Kaplan–Meier 生存分析を用いて検討した。
比較のため、同様の手法により COPD 増悪における変化も検討した。
結果
呼吸器感染症が減少したにもかかわらず、AE-IPF の発生率はパンデミック中に減少しなかった。
パンデミック中には典型的な冬季の呼吸器感染症の増加は消失したが、AE-IPF の冬季増加は維持された。
一方、COPD 増悪の発生率は有意に減少し、その季節性も変化した。
結語
本研究の結果は、呼吸器感染症が AE-IPF の主要な要因であるという従来の仮説を再考すべきであることを示唆する。
呼吸器感染症は一部症例では関与する可能性があるものの、本研究のデータからはパンデミック前の呼吸器感染症の寄与は従来考えられていたほど大きくない可能性が示された。
これにより AE-IPF の病態における非感染性機序の重要性が示唆される。

勉強したいと思います!!
結果のまとめ
1. AE-IPF の発生率は減らなかった
Fig 4
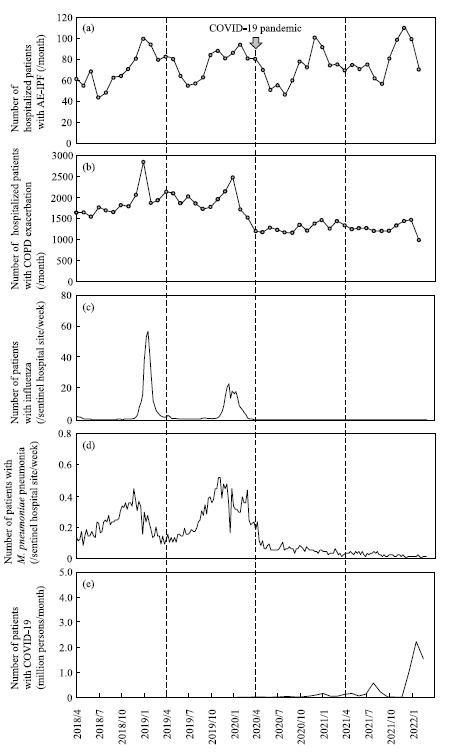
図(Fig. 4)を見ると、インフルエンザと Mycoplasma pneumoniae はパンデミック中ほぼゼロになるほど減少しています。
しかし AE-IPF は…
➡ 冬に増え、夏に減るというパターンがパンデミック前後で全く変わらなかった
➡ 年間の発症数も有意な減少なし
つまり、感染症の激減と AE-IPF の発生は連動しなかったという結果です。
2. COPD 増悪は大きく減った
対照として検討された COPD 増悪は
➡ 34%減少(Fig. 4)
➡ 季節性も消失
これは、COPD 増悪の約 70%が感染症由来であることを裏付ける結果といえます。
3. 生存率(予後)は AE-IPF で変化なし
Fig 3
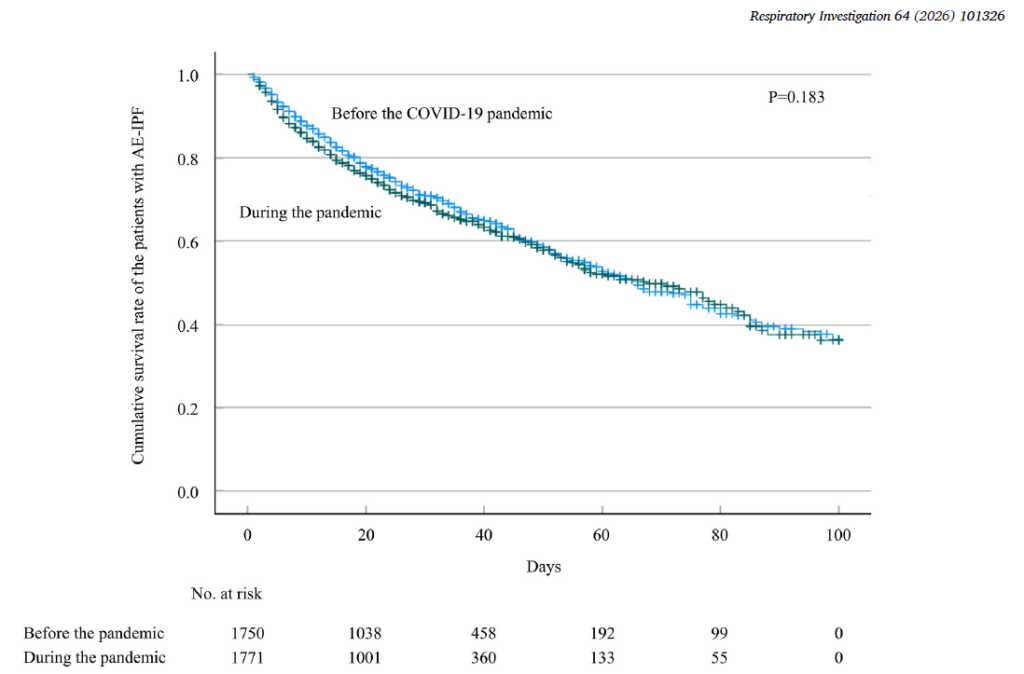
Kaplan–Meier(Fig. 3)より
- パンデミック前 MST:66日
- パンデミック中 MST:68日
→ 有意差なし(P=0.183)
結果の解釈
呼吸器感染症は AE-IPF の主要因ではない可能性
本研究の最大のメッセージはこれです。
パンデミックにより
- インフルエンザ → 1%未満
- Mycoplasma → 激減
という「感染症の激減」が起きましたが、AE-IPF の発生率はほぼ一定でした。
➡ 感染症が AE-IPF の“主因”ではない可能性
既報ではウイルスが検出される AE-IPF はごく一部。
今回の結果と矛盾しませんね。
AE-IPF の季節性は「冬季増加」が残った
感染症の季節性増加が消失したにもかかわらず AE-IPF は冬季に増え続けました。
可能性として挙げられるのは:
- 低温・低湿度
- 大気汚染(PM2.5, NO₂, オゾン)
- 特に日本の冬〜春は PM2.5 が増加
- 免疫応答の季節性
これらの「非感染性因子」が AE-IPF に関与している可能性がありますね。
COPD と AE-IPF の対比
- COPD 増悪 → 感染症が主要トリガー → パンデミックで減った
- AE-IPF → 感染症が主要トリガーではない → 変化なし
これは非常に説得力のある比較ですね。
限界点(論文内で述べられている)
- 診断の誤分類のリスク(DPC データベース)
- AE-IPF には ICD-10 の専用コードがない
- 画像や検査データがなく、診断の精度は保証できない
- パンデミックによる受診行動の変化
- 救急搬送の割合が増加
- 早期の軽症例が受診しにくくなった可能性
- ただし入院は重症例中心なので大きな影響は少ないと考察
- 日本のデータであり、民族的偏りがある
- 97.8%が日本人
- 他民族への一般化には追加研究が必要
結果をどう活かす?
1. 感染対策だけでは AE-IPF を予防できない可能性を知る。
2. 冬季のリスクは感染症以外の別要因も考える。(温度変化、大気汚染、乾燥などの管理も説明に含めるべき?)
3. AE-IPF の病態研究の方向性が変わるかも
- 気道上皮障害
- 自己免疫/炎症反応の季節性
- 微小誤嚥
- 大気汚染
など「非感染性トリガー」の解明が重要になるかも。
<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」や「サイドバー」からジャンルを選択してお楽しみいただけます。
また、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

