High-Flow or Standard Oxygen in Acute Hypoxemic Respiratory Failure. Frat J.-P., et al. The New England Journal of Medicine, 2026
はじめに

急性呼吸不全は、ICU入室の原因として最多であり、世界的に見てもICU入室の約4分の3を占めると言われています。
中でも、心原性肺水腫や慢性呼吸器疾患を除いた「急性低酸素血症性呼吸不全」は、主にウイルス性・細菌性肺炎が原因となり、予後不良なグループといえますね。
酸素投与の方法としては、①標準酸素療法、②高流量鼻カニュラ(HFNC)、③非侵襲的換気(NIV)の3つがあります。なかでも気管挿管による侵襲的人工換気は重篤な合併症や死亡率、長期的なQOL低下と関連することがあるため、できる限り回避することが臨床上の大きな目標となっています。

あたりまえですが、標準酸素療法は最も普及していますが、高いFiO₂を提供する能力や呼吸努力を軽減する効果には限界があります。一方でHFNCは、酸素化だけでなく、呼吸努力・呼吸困難感の改善、死腔の洗い出しなど、生理学的に優れた特性を持っています。
2015年に発表されたFLOW試験(Frat J-P et al., NEJM 2015)では、重症の急性低酸素血症性呼吸不全患者においてHFNCが標準酸素やNIVよりも生存率を改善したという結果が示されました。さらにCOVID-19パンデミック中の複数試験でも、HFNCの挿管リスク低下効果が示唆されていました。
現在のガイドラインはHFNCを第一選択として推奨していますが、死亡率に対する効果は一貫していませんでした。そこで今回のSOHO試験では、HFNCが標準酸素療法と比較して28日死亡率を低下させるかどうかを、1110例という大規模なサンプルサイズで検証したというわけです。
背景
高流量鼻カニュラ(HFNC)による酸素投与が、標準酸素療法と比較して、急性低酸素血症性呼吸不全患者における挿管率および死亡率に与える影響についての十分なデータが不足している。
方法
本試験は多施設共同オープンラベル無作為化対照試験。
急性低酸素血症性呼吸不全を有する患者
- HFNC群
- 標準酸素療法群
に無作為に割り付けた。
全患者において、
- 動脈血酸素分圧(PaO₂)と吸入酸素分率(FiO₂)の比(P/F比)が200以下
- 呼吸数が毎分25回超、
- 胸部画像上に肺浸潤影を認めること
を組み入れ基準とした。
主要アウトカムは28日死亡率。
結果
合計1116例が無作為割り付けを受けた。
このうち1110例(HFNC556例、標準酸素群554例)が解析対象となった。
28日死亡率は、
- HFNCで14.6%(556例中81例)、
- 標準酸素群で14.6%(554例中81例)
であり、両群間に有意差は認めなかった(差:−0.05%;95%CI:−4.21〜4.10;P=0.98)
28日以内の挿管率は、
- HFNC群42.4%(556例中236例)
- 標準酸素群48.4%(554例中268例)
であった(差:−5.93%;95%CI:−11.78〜−0.08)。
自発呼吸中の重篤な有害事象(心停止または気胸)は、HFNC群13例(2.3%)、標準酸素群6例(1.1%)に認められた。
結語
急性低酸素血症性呼吸不全患者において、HFNCによる酸素投与は、28日死亡率を有意に低下させなかった。

感想です。
どんな研究でどんな結果だったか?
患者背景
両群の患者背景はほぼ均等。
平均年齢は約62歳、P/F比の平均は132±32 mmHg、呼吸数は31±6回/分。
免疫抑制状態の患者が22.3%含まれており、肺炎が原因の呼吸不全が88.1%と大多数を占め、うちCOVID-19関連が約47%。
主要アウトカム(28日死亡率)
| アウトカム | HFNC群 | 標準酸素群 | 差(95%CI) | P値 |
|---|---|---|---|---|
| 28日死亡率 | 14.6%(81/556) | 14.6%(81/554) | −0.05(−4.21〜4.10) | 0.98 |
→ 両群で28日死亡率はまったく同じ14.6%であり、有意差なし。
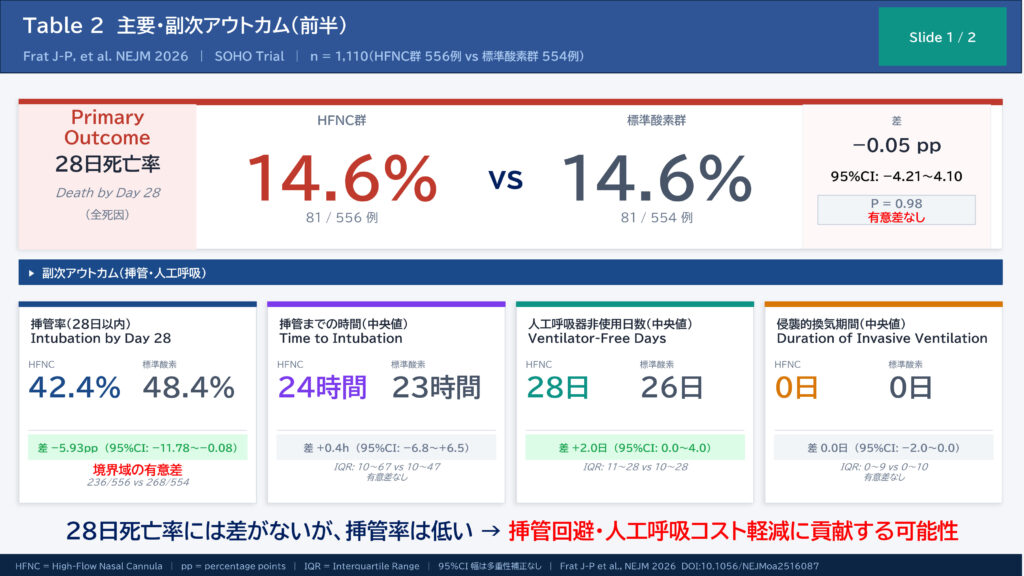
副次アウトカム(主要なもの)
| アウトカム | HFNC群 | 標準酸素群 | 差(95%CI) |
|---|---|---|---|
| 28日以内の挿管率 | 42.4%(236/556) | 48.4%(268/554) | −5.93(−11.78〜−0.08) |
| 挿管までの時間(中央値) | 24時間 | 23時間 | 0.4時間(−6.8〜6.5) |
| 人工呼吸器非使用日数(中央値) | 28日 | 26日 | 2.0日(0.0〜4.0) |
| 90日死亡率 | 17.6% | 18.8% | −1.2(−5.7〜3.4) |
| ICU在室期間(中央値) | 7日 | 8日 | −1.0日 |
挿管率に関しては、HFNC群のほうが約6%低い。95%信頼区間は0をまたいでおらず、ぎりぎり有意か。
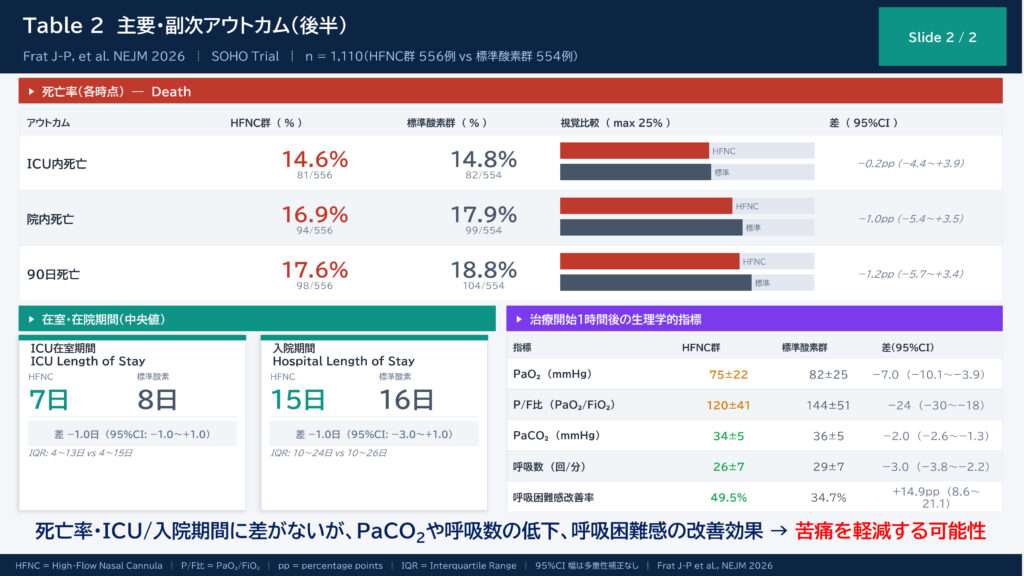
治療開始1時間後の生理学的指標
| 指標 | HFNC群 | 標準酸素群 | 差(95%CI) |
|---|---|---|---|
| 呼吸数(回/分) | 26±7 | 29±7 | −3.0(−3.8〜−2.2) |
| PaCO₂(mmHg) | 34±5 | 36±5 | −2.0(−2.6〜−1.3) |
| P/F比 | 120±41 | 144±51 | −24(−30〜−18) |
| 呼吸困難感改善(%) | 49.5% | 34.7% | +14.9pp(8.6〜21.1) |
HFNCは呼吸数・PaCO₂を有意に改善し、呼吸困難感の改善率も高かったです。
一方でP/F比は標準酸素群のほうが高く出ており、これはHFNCによる高流量が気道内圧を変化させ、FiO₂推定に影響を与えた可能性?。
安全性
| 有害事象 | HFNC群 | 標準酸素群 | P値 |
|---|---|---|---|
| 自発呼吸中の気胸 | 10例(1.8%) | 4例(0.7%) | 0.11 |
| 自発呼吸中の心停止→挿管 | 3例(0.5%) | 2例(0.4%) | 1.00 |
| 挿管後の人工呼吸器関連肺炎 | 95例(17.1%) | 104例(18.8%) | 0.46 |
重篤な有害事象(心停止+気胸)は、HFNC群13例(2.3%)vs 標準酸素群6例(1.1%)で、HFNC群でやや多い傾向がありましたが、統計的有意差には達しませんでした。
結果をどう解釈するか?
主要アウトカム
本試験では、HFNCは標準酸素療法と比較して28日死亡率を有意に改善なし。同じくらい。
まず、本試験のサンプルサイズは「標準酸素群の死亡率18%に対してHFNC群12%」という6ポイントの差を検出する想定で設計されていました。
しかし実際の死亡率は両群とも約14.6%と、想定よりも低かったため、統計学的検出力が低下してしまいました。より小さな差を検出するためには、数千例規模の試験が必要であり、実施上の大きな課題だったのでしょう。
また、今回の試験ではグルココルチコイドが全体の約62%の患者に使用されており、これが死亡率全体を押し下げた可能性があります。COVID-19や細菌性肺炎においてグルココルチコイドの有効性が示されており、今回の結果解釈に影響を与えているかもしれません。こういう試験では、全体死亡率が低くなると有意差が出にくいのです。
挿管率について
HFNCは挿管率を約6ポイント低下させました。一応、95%CIを見る限りぎりぎり有意ということもあり、著者らは「HFNCが挿管率を低下させる可能性はある」と慎重な表現を用いています。挿管を回避できれば、ICUで使用する鎮静薬や侵襲的換気器具のリソースを節約できるというメリットもありますね。
一方でHFNCは、患者の不快感による中止率(4.3%)があること、高容量の酸素供給や専用デバイスが必要なこと、低・中所得国での普及に大きな課題があることも指摘されています。
呼吸生理学的指標と呼吸困難感
HFNC群では治療開始1時間後の呼吸数・PaCO₂が有意に改善し、呼吸困難感の改善率も高く、HFNCの既知の生理学的利点と一致する結果でしたね。これらの患者中心のアウトカムは、死亡率と同様に臨床上重要な指標です。
注意点 リミテーション
- サンプルサイズの設計誤差: 想定死亡率より実際の死亡率が低く、小さな差の検出力が不足
- オープンラベル設計: 盲検化が不可能であり、挿管判断など臨床医の行動バイアスが排除できず
- ウイルス性肺炎の割合が高い: COVID-19関連が約47%を占めており、他の原因疾患に対する一般化可能性への影響が懸念
- 挿管基準の遵守確認の限界: 挿管された患者での遵守データは収集されたが、非挿管患者では前向きに収集されなかった
- クロスオーバー: 44例(4.3%)が不快感で治療を切り替えており、intention-to-treat解析への影響がある
まとめ:臨床現場でどう活かす?
① 「HFNCはルーティンで使うべきか?」
本試験の結果では、「HFNCは生存率を改善する」とは言えず。
実臨床では「挿管回避」と「コスト・資源・患者の不快感を減らす」という目的でHFNCを使うのがよい?
② 挿管率低下の臨床的意義
挿管率が約6%低下するということは、統計的に有意差は境界線上ですが、臨床的には重要です。挿管を1件回避できれば、人工呼吸器関連肺炎・鎮静関連合併症・長期ICU入院などのリスクを下げられる可能性がある。
③ 患者快適性・呼吸困難感への効果
HFNC群では呼吸困難感の改善率が約15ポイント高い。死亡率が同等であっても、患者の苦痛を軽減できる治療は選択肢として意義があります。
④ 資源が限られた環境での選択
HFNCがない状況もあると思うので、本研究は「標準酸素療法でも死亡率は同等」と示したことで、そのような環境でも適切な治療が提供できるという安心感を与えるかも。
⑤ 今後の臨床試験のコントロール群
著者らが示唆するように、今後の研究(例:個別化NIVとHFNCの比較)において、HFNCが対照群の標準治療として使用されるエビデンス基盤が強化。

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

