
- 臨床研究のデザインにおいて、Immortal time biasは非常に重要な概念です。
- Immortal time biasは、「不滅の時間」や「不死の時間」バイアスとも呼ばれます。
- このバイアスがあると、薬の効果が実際よりも良く見えてしまうことがあるんです。
- この記事では、なるべくわかりやすく説明していきます!

ここ数年では、特発性肺線維症(IPF)における抗線維化薬(ピルフェニドンとニンテダニブ)と死亡率に関する後ろ向き研究において、このバイアスが話題に挙がりましたね。<こちら>
不死時間とは
- 不死時間とは、ある患者が診断あるいは適格性を満たしてから治療を受けるまでの期間です。
IPFを例に挙げると、IPFと診断され、その1年後に抗線維化薬を開始したとすると、この1年間が不死時間です。

- 多くの後ろ向き研究において、この期間中には観察対象のアウトカム(例えば死亡)が発生することはありません。
なぜならば、研究デザインの時点で、この期間に観察対象のアウトカムが発生した患者さんは除外されるからです。
また、アウトカムが死亡であった場合には、この間は文字通り不死です。 - つまり、多くの後ろ向き研究では、この期間は「観察対象のアウトカムが生じないことが約束された時間」になります。
- 例えば、ある薬剤が死亡率を減らすかどうかを調査する後ろ向き研究では「治療開始まで生きていないと治療を受けられない」ので、この期間中は患者が「不死」であるかのように扱われます、
この期間が治療群含まれる場合には治療群に有利な不死期間バイアスが発生します。

重要な点は、このバイアスは、薬の効果を過大評価する原因となりえることです。
尚、便宜上、今回は治療薬の評価における不死時間の重要性について説明していますが、
治療開始を「急性増悪」や「irAE」「転移」「気胸」「発作」などに置き換えることにより、これらの時間依存性イベントが死亡率や別の対象イベントに与える影響も評価可能です。
この話は上級者向けです。
具体的には以下のような形でバイアスが生じます。
誤分類によるバイアス1
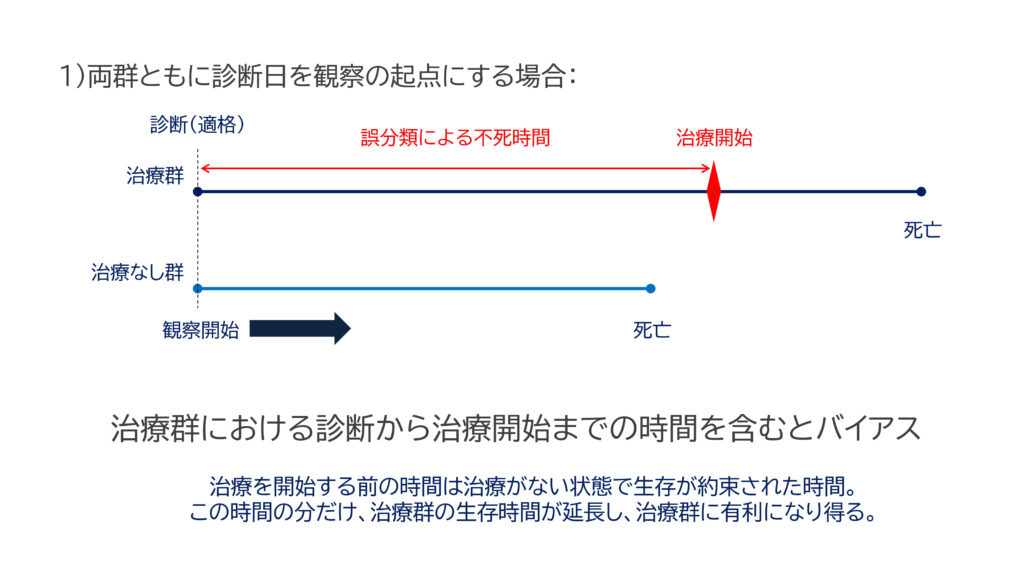
診断(または適格性確認日)から治療開始までの不死期間をそのまま解析に含めてしまうと、このような「誤分類のバイアス」が発生します。
図の1)を見て下さい。
- 治療群は診断日以降のいずれかのタイミングで抗線維化薬を開始しています。
そして、生存期間を治療開始からではなく、診断日から死亡までの期間として扱っています。 - 治療群・治療なし群ともに、観察開始日を解析の起点としてしまうと、治療群では抗線維化薬を始めるまでの期間が、すでに「薬を使った期間」として誤分類された生存期間として計算されてしまいます。
- 治療群では、診断日から治療開始までの時間は生存が約束されていますので、この誤分類時間の分だけ生存時間に上乗せされて、治療群に有利になる可能性があります。
ポイント: この誤分類によって、治療を受けたグループが「生存率が高い」と見えてしまいますが、実際には治療の影響ではなく、不死期間によるものなのです。
排除によるバイアス
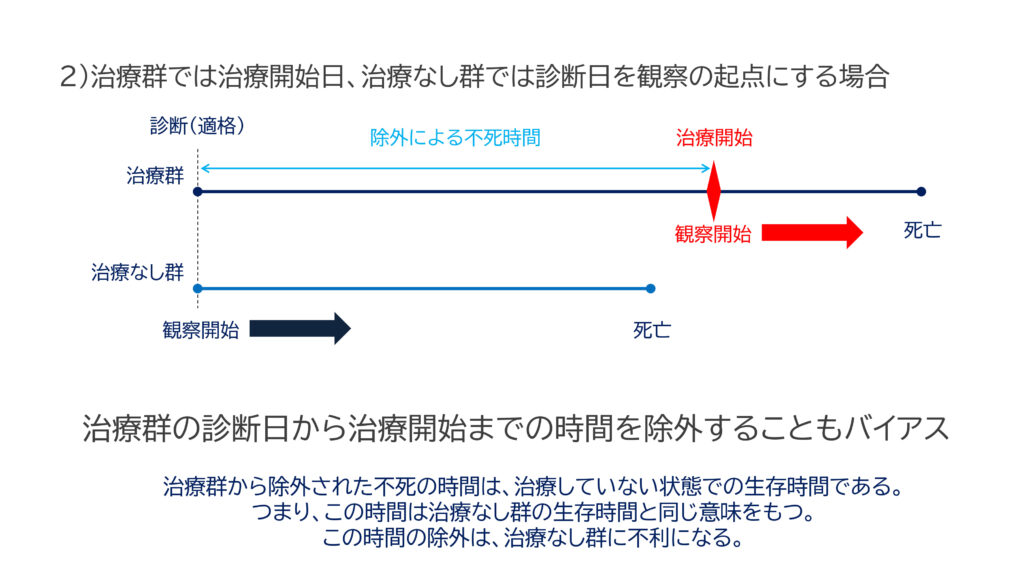
治療群から不死期間そのものが解析から不適切に除外されてしまう場合です。
図2)を見て下さい。
治療群では「誤分類によるバイアス1」で問題となった問題に対処し、観察開始起点を診断日ではなく、治療開始日にしています。一方、治療なし群はそのまま診断日から観察を開始しています。
これのどこがまずいんでしょうか?
- 治療群では治療開始日から追跡を開始する一方で、治療なし群では診断日から追跡を開始する。

この時点でなんとなく不平等な気がします。

治療あり群を治療開始前と後に分けてみましょう。
- 治療開始後の治療薬の生存時間はこのままでよいです。
- しかし、よく見ると、「治療群における治療開始前までの時間」は、「治療なしの状態で生存していること」を意味しています。

つまり、「治療なし群における生存した時間」に該当しませんか?
- このように、治療前の時間を単純に除外することは、「治療なしでも生存していた」という「治療なし群にとって有利な結果」が除外されています。
- つまり、その時間の分だけ治療なし群に不利になることを意味するので、結果的に治療群に有利になります。

同じ人間の治療前の時間と治療後の時間に分けて解析することはなかなかイメージしにくいですね。

しかし、「解析上は」治療群の治療前の時間を「治療なし群(生存例)」に分類し、治療開始後の時間を「治療群」にして解析できるのです。
ポイント: この除外バイアスも、治療なし群に不利な結果をもたらすので、結果的に治療群に有利になり、治療の効果を過大評価してしまう原因になります。
誤分類によるバイアス2
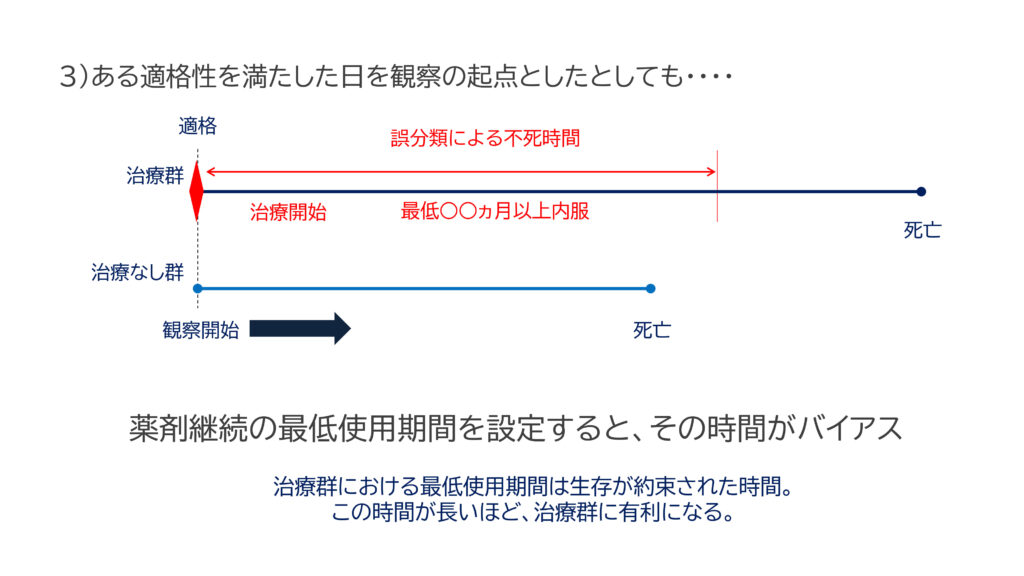
次は「薬剤継続の最低使用期間」を患者選択の基準とした場合です。
例えば「抗線維化薬を6か月以上内服した患者を対象とした」というやつです。
図3)を見て下さい。
- 治療群には「最低〇か月以上薬剤を継続している患者を治療群とした」と設定すると、最低使用期間中の生存が約束されています。
- 一方、治療なし群には、そのような生存が約束された時間がありません。
- つまり、治療群において、「最低〇ヶ月以上の期間」が誤分類の時間になり、その分だけ生存時間に上乗せされ、治療群に有利になってしまうのです。

たしかに、後ろ向き研究でIPFに対する抗線維化薬の死亡率への影響を評価した論文の中には、「最低〇ヶ月以上抗線維化薬を選択した」と記載しているものがあります。
れって研究をデザインするときには絶対やっちゃいけないやつなんですねぇ・・・・
昔、呼吸器学会でこういう解析しちゃったことありましたよ・・・
バイアスの存在を無視するとどうなる?
これらのバイアスを無視すると、次のような問題が起きます。
- 誤った解釈:
薬が実際よりも効果的であると誤解され、臨床現場で過大評価された治療が推奨される可能性があります。 - リソースの無駄遣い:
効果が実証されていない治療法に時間やコストを割くことになります。 - ガイドラインへの影響:
バイアスを含む研究結果が臨床ガイドラインに反映されると、誤った方向性の治療方針につながるリスクがあります。
どうしたらこのバイアスに対処できるのか?
後ろ向き試験ではなくて、前向き試験で対処する

いきなりハードルが高いですが、まずは王道を。

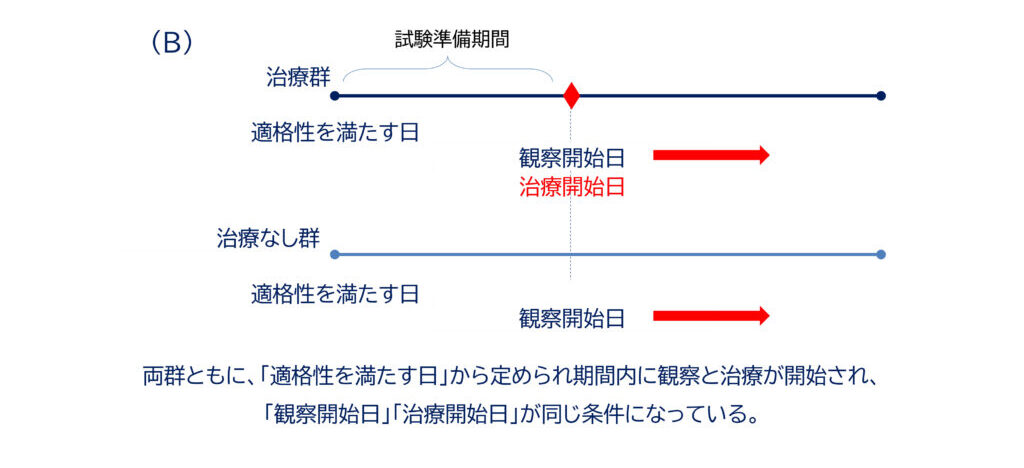
上の図、(A)と(B)を見て下さい。
(A)が最も理想です。
- 治療あり群となし群の間で、適格性を満たす日(例えば診断日)と治療開始日、観察開始日が一致しており、不死の時間バイアスはありません。
(B)が前向き試験でよくあるデザインです。適格性を満たした日から試験準備期間中に必要な検査が行われ、特定の期間以内に予定に沿って治療と観察が開始されます。
- 適格性を満たした登録日から一定期間後に治療開始し、同時に観察が開始されておりますが、いずれも、概ね治療群となし群で一致しています。
- ただし、この準備期間を「〇〇日以内」と設定すると登録した患者さんごとの日数のズレがバイアスになる可能性があります。
- この準備期間中に対象イベントが発生したり、なんらかの理由で適格性を喪失して除外される患者さんが多いと別のバイアスになることがあります。
- 適格性確認日と観察開始(=治療開始日)の間で病気が進行すると、背景の因子に目に見えないズレが生じる可能性があります。
- 例:患者Aは適格性時の%FVCは70%だった。観察開始日(=治療開始日)にも70%だった。しかし、患者Bは適格性時の%FVCは70%だったが、観察開始日には50%だった。
以上のように、治療群と治療なし群の間で、適格性を満たす日、治療開始日、観察開始日が公平になるように設定すれば不死の時間バイアスを最小化できます。

- 通常、治療群と治療なし(プラセボ)群の比較では患者背景に差が出ないように層別ランダム化、つまりランダム化比較試験が必要です。ハードルが上がりますね・・・
- しかし、観察研究であって介入しない場合でも、前向きデザインにしてこのような適切な時間を設定し、多変量解析やマッチングを用いて背景因子を調整すれば、仮想比較試験を行うことも可能です。つまり研究のハードルを下げることができます。
後ろ向き研究での不死期間バイアスへの対処方法
- 時間依存型解析を使用する:時間依存性変数を用いたCox比例ハザードモデルなど。
- 新規使用者デザイン(New-User Design)を採用する:大きなサンプルサイズから、適格基準に基づいて患者選択し、その時点で治療を受けた患者と受けなかった患者を比較する方法です。ランダム化はできないので、多変量解析やマッチングを用いて背景因子を調整し、ランダム化を模倣します。仮想臨床試験モデルです。
- ランドマーク解析:
適格性の日からある一定期間(例えば30日以内に)に治療が導入されたかなかったかで2群に分け、その一定期間終了日(30日目)を観察起点の0日として、観察を始めます。観察日以降のイベントの発生を比較します。はじめの一定期間以内にイベントが発生した場合や脱落例は解析から除外します。

これらについてはやや複雑なのでいずれ別の記事にしたいと思います。
不死時間バイアスの見破り方
- まずは論文を見るときには、「Materials and Methods」をよく読んでみましょう。患者選択や統計解析、アウトカムの項目に書かれていることが多いです。
- 先ほど挙げた「誤分類のバイアス1」「排除によるバイアス」「誤分類のバイアス2」に該当しないか確認してください。
- 具体的には「適格性を満たした日(診断日や組み入れ基準)」「治療開始日(もしくは治療方針が決定された日)」「観察開始日」を見直してください。
- 上記に挙げたバイアスへの対処法ができているか確認してみてください。
まとめ
不死期間バイアスは、観察研究において薬の効果を正しく評価するために、非常に重要なポイントです。
特発性肺線維症における抗線維化薬の例では、不死期間バイアスが原因で、薬の効果が実際よりも過大評価されている可能性が指摘されています。
正確な研究デザインと解析方法を採用することで、こうしたバイアスを防ぎ、より信頼性の高いデータを得ることができます。

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面左上の「メニュー」からジャンルを選択してお楽しみいただけます。
また、画面右下の「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。


