Acute Exacerbation of Idiopathic Pulmonary Fibrosis. An International Working Group Report. Collard HR, et al. Am J Respir Crit Care Med. 2016.
そもそもAE-IPFとは?

IPFの患者さんでは、病状が徐々に進行するだけでなく、急激に悪化することがあります。これを「急性増悪(AE)」と呼びます。
AE-IPFの特徴は、以下の3つです。
- 原因不明の急激な呼吸状態の悪化(通常1ヶ月以内)
- HRCTでの新しいすりガラス影や浸潤影(両側性)
- 感染や心不全など他の原因を除外
AE-IPFはIPFの経過の中で非常に重要なイベントであり、死亡率も高いことが知られています。
🫁 AE-IPF ざっくり
🔷 発症率(Incidence)
- 年間発症率の目安:4〜20件/100人年
※試験デザインによりばらつきあり - 臨床試験での加重平均:4.1件/100人年
- 実臨床(コホート研究)では:
- アメリカ:13件/100人年
- 韓国:1年で14.2%
- 日本:1年で8.6%
🔍 急性増悪の定義が厳しいと発症率は低く、定義を緩めると最大5倍程度に跳ね上がる。
🔷 予後(Prognosis)
- 急性増悪後の生存期間中央値:約3〜4か月
- 入院中死亡率:50%以上
→ 人工呼吸管理が必要な場合は最大90%に達する可能性 - IPF患者の死因の最大46%が急性増悪に関連
📉 つまり、AE-IPFはIPFの自然経過における主要な死因のひとつであり、致死的イベントである。
🔷 治療(Treatment)
確立したエビデンスのある治療はない
副腎皮質ステロイド:経験的治療として現在使用されているが、有効性を支持する明確なエビデンスはない。有害となる可能性さえ指摘されており、その治療効果には不確実性がある。

ステロイドパルス療法は、これまでも経験的に行われてきたものであり、他に有効な選択肢が乏しい中で、やむを得ず実施されているのが現状です。

次から今回の本題です。
重要なのは、
「胸部CTでの慢性的な線維化所見+急性の変化」
「急速進行性の呼吸機能悪化」
「鑑別疾患の除外」
・・・です。
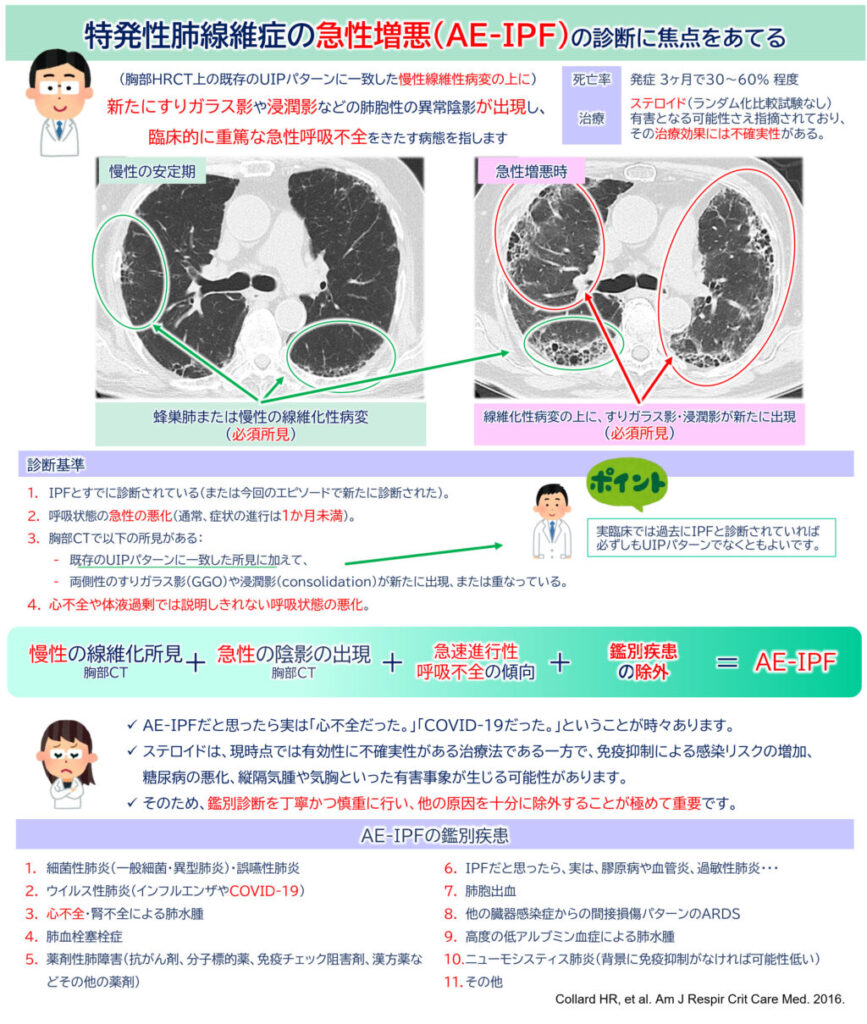
国際ワーキンググループ2016の診断基準
定義:胸部画像上の既存の慢性線維性肺病変に出現した新規の肺胞性異常陰影によって特徴づけられる臨床的に重大な急性呼吸不全
| 1. | 過去に、または(今回のイベントで)同時に診断されたIPF |
| 2. | 急性の悪化または新たな呼吸困難の発現(通常1ヵ月未満の期間) |
| 3. | CTで、既存にUIPパターンに一致する所見があり、新たに両側性のすりガラス影(ground-glass opacity:GGO) または 浸潤影(consolidation)が重なる、あるいは出現している。 |
| 4. | 心不全または体液過負荷では完全には説明できない悪化 |
- 臨床的に AE-IPF に該当すると考えられるが、CTデータが不足しており上記の4つの診断基準を満たさない場合、そのイベントは “急性増悪の疑い(suspected acute exacerbation)” と呼ぶ。
- IPFの診断が以前に確立されていない場合、現在の評価で放射線学的および/または組織病理学的に UIP pattern に一致する変化が認められれば、この基準を満たすとする。
- 以前のCT画像が利用できない場合、「新たな(new)」という修飾語を削除してもよい。

上の脚注をもう少しわかりやすくいうと
CT所見が不十分で診断基準を満たさない場合
- 急性呼吸状態の悪化があり、臨床的にはAE-IPFの可能性が高いが、
- 画像検査(CTなど)の情報が不十分で、正式なAE-IPFの診断基準(4項目)をすべて満たさない場合
👉 このようなケースは、「急性増悪の疑い」と呼びます。
IPFの確定診断がこれまでになされていない場合
- これまでIPFと診断されていなかった患者でも、
- 現在の評価(CT画像または肺生検)で、UIPパターンに一致する所見がある場合は、
👉 「IPFとみなしてAE-IPF診断の基準を満たす」と考えてよいとされています。
以前のCT画像が入手できない場合
- 通常、AE-IPFの診断には「新たに出現した」すりガラス影・浸潤影が重要ですが、
- もし過去のCT画像がなく、”新規病変”であるか確認できない場合は、
👉 「新たな(new)」という言葉を省略して診断を進めることが可能です。
(例:現在のCTで広範なすりガラス影が認められれば、”新たな”かどうか不明でもAEを疑う)

AEの原因というか、誘因があるかないかで、以下のように分類します。
- Idiopathic AE:明らかな誘因のないAE
- Triggered AE:感染症や外科手術後,侵襲的検査後,薬剤,誤嚥等が誘因となったAE

大事なことなので繰り返します。
重要なのは、
「胸部CTでの慢性的な線維化所見+急性の変化」
「急速進行性の呼吸機能悪化」
「鑑別疾患の除外(特に心不全)」
・・・です。
鑑別診断の流れ
AE-IPFは除外診断でもあるため、他の原因を確実に除外することが極めて重要です。

AE-IPFだと思ったら実は「心不全だった。」「COVID-19だった。」ということがよくあります。
そもそもAE-IPFに対するステロイド治療は、現時点では有効性に不確実性がある治療法です。
その一方で、免疫抑制や感染リスクの増加、糖尿病の悪化、ステロイド精神病、さらには縦隔気腫や気胸の発症リスクといった有害事象が生じる可能性があります。
このように、AE-IPFではなかった場合にステロイド治療がかえって患者に不利益をもたらすリスクもあるため、鑑別診断を丁寧かつ慎重に行い、他の原因を十分に除外することが極めて重要です。
以下のステップに沿って鑑別を進めます。AE-IPFに似た画像所見を示す鑑別疾患は以下のとおりです。
- 細菌性肺炎(一般細菌・異型肺炎)・誤嚥性肺炎
- ウイルス性肺炎(インフルエンザやCOVID-19)
- 心不全・腎不全による肺水腫
- 肺血栓塞栓症
- 薬剤性肺障害(抗がん剤、分子標的薬、免疫チェック阻害剤、漢方薬などその他の薬剤)
- IPFだと思ったら、実は、膠原病や血管炎、過敏性肺炎だったパターン
- 肺胞出血
- 他の臓器感染症からの間接損傷パターンのARDS
- 高度の低アルブミン血症による肺水腫
- ニューモシスティス肺炎(しかし、通常、IPFの場合にはステロイドや免疫抑制剤を使わないので、そのような背景がなければ鑑別の優先順位はかなり低い)
Step 1:急性呼吸状態悪化の確認
- SpO₂低下、呼吸数増加、動脈血ガスでPaO₂低下など
- 症状:呼吸困難の急激な悪化、咳嗽の増悪、発熱の有無
Step 2:身体所見・病歴聴取
- 新たな薬剤(抗がん剤、抗菌薬など)の使用歴→薬剤性肺障害の鑑別
- 胸痛や咳血→肺塞栓症の示唆
- 浮腫や胸水貯留の有無→心不全・腎不全
- 感染巣の検索
Step 3:画像検査(CTが中心)
- 肺外の感染症が疑われる場合には、全身CTやエコーなど
- 心不全の除外のため、心エコー
Step 4:検査による除外診断
以下を併用して原因精査:
1. 血液検査
- CRP, PCT(プロカルシトニン):感染の可能性
- BNP/NT-proBNP:心不全の除外
- D-dimer:肺塞栓症のスクリーニング
- 自己抗体:膠原病関連間質性肺疾患の悪化なども鑑別に
2. 微生物検査
- 喀痰、鼻咽頭・気管吸引物、血液培養
- ウイルス検査(インフルエンザ、RSV、COVID-19など)
3. 心エコー/胸部X線
- 心拡大や胸水貯留→心不全の除外
4. 必要に応じて造影CT/肺血流シンチ
- 肺塞栓症の除外
5. 気管支肺胞洗浄(BAL)
- 症例選択的に施行(病状が安定している場合)
- 好中球優位ならAE-IPFの可能性、リンパ球増多で過敏性肺炎や薬剤性肺障害を示唆
最終的な診断の流れ
以下の図式で捉えると分かりやすいです:
IPF患者が急激に呼吸不全を呈した → → CTで新規の両側性すりガラス影あり → → 感染・心不全・肺塞栓・薬剤性肺障害などを除外 → → AE-IPFと診断