Interstitial Lung Disease in ANCA-Associated Vasculitis: A European Multicentre Study. Chalkia et al. Arthritis & Rheumatology 2026.
ANCA陽性でILDを見たとき、「血管炎があるのか?」「予後はどうなのか?」と悩みますよね。本記事では、AAV-ILDとANCA-ILDをまとめて解析した欧州多施設研究をもとに、CTパターン、肺機能低下、予後因子を整理し、明日からの診療で役立つポイントを解説します。
This is an open access article under the CC BY license
はじめに

AAV(MPA/GPA/EGPA)は小血管の壊死性炎症で、MPO-ANCAやPR3-ANCAが関わる疾患群です。
肺病変は肺胞出血から結節、そしてILDまで幅広く、特にMPO-ANCA陽性でILDが多いとされています。
ところが、「血管炎を伴うAAV-ILD」と「血管炎が明らかでないANCA-ILD」の全体像や予後、治療の手がかりは十分ではありません。

本研究は、欧州6施設・4か国の後ろ向きコホートで、CTを中央判読して、FVC低下・呼吸不全・死亡をまとめて評価している点が特徴です。
背景
間質性肺疾患(ILD)はANCA関連血管炎(AAV-ILD)に合併して起こり得るほか、血管炎を伴わずANCA陽性の孤立した病態(ANCA-ILD)としても起こり得る。
しかし、これらの疫学および転帰に関するデータは依然として限られている。
方法
欧州多施設の後ろ向き研究として、AAV-ILDまたはANCA-ILDの患者を対象とした。
ベースラインおよびその後の胸部CTを中央判読で評価した。
主要アウトカムは努力性肺活量(FVC)の低下、呼吸不全、死亡とした。
結果
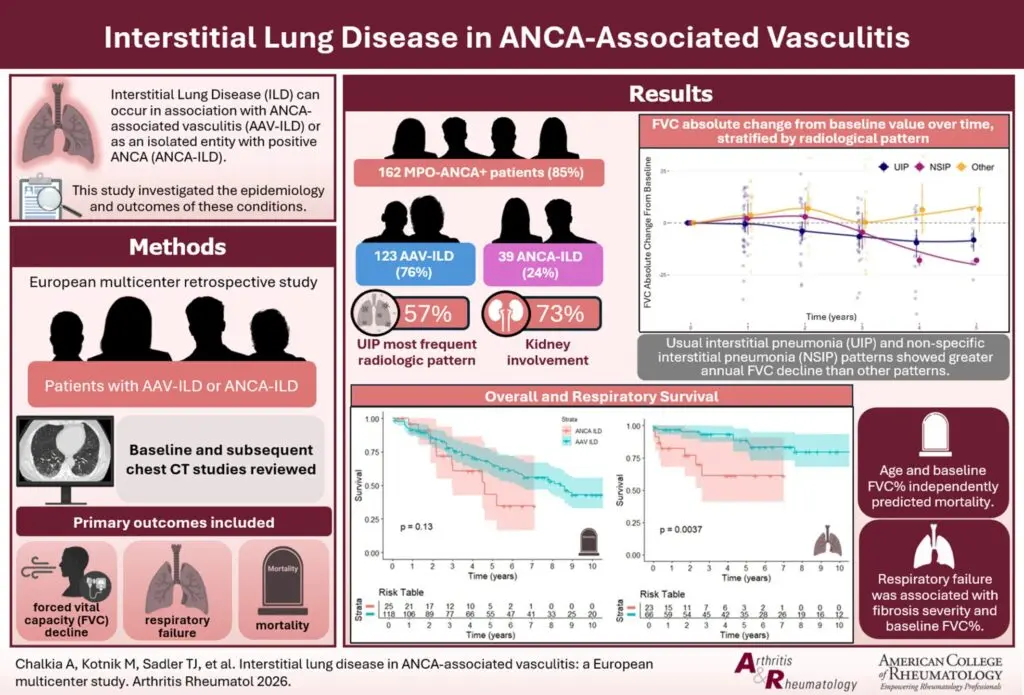
162例(MPO-ANCA 85%)。
123例(76%)がAAV-ILD、39例(24%)がANCA-ILDであった。
ベースラインでは、通常型間質性肺炎(UIP)が最も多い画像パターン(57%)であり、半数は線維化グレードが10%超であった。
腎病変は73%に認め、最も多いのはBerden分類のfocal classであった。
UIPおよび非特異的間質性肺炎(NSIP)は、他のパターンより年間FVC低下が大きかった(UIP:−1.99%、NSIP:−3.76%、[p=0.35]others:+0.36%)。
調整した混合効果モデルでは、リツキシマブが12か月時点の平均FVC%改善(+6.02%;p=0.07)と関連した。
画像上の進行は約50%に生じ、主に若年かつ線維化重症度グレードが高い患者でみられた。
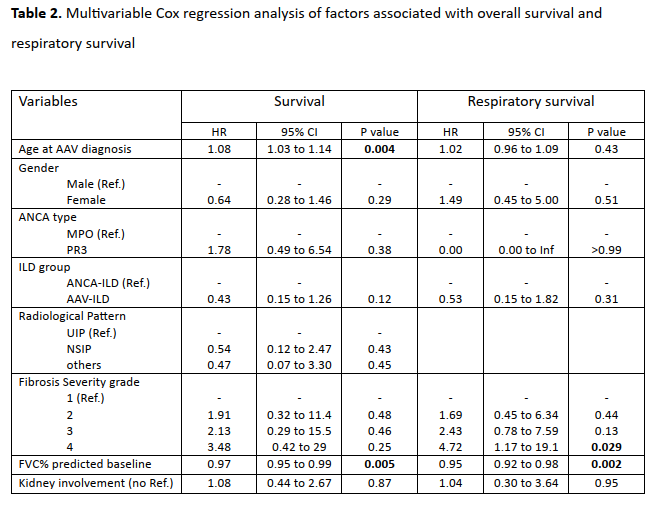
呼吸不全(19%)は線維化重症度(グレード4:HR 4.7;p=0.029)およびベースラインFVC%(HR 0.95;p=0.002)と関連した。
追跡期間中央値4.2年で48%が死亡し、年齢(HR 1.08;p=0.04)とベースラインFVC%(HR 0.97;p=0.05)が死亡の独立予測因子であった。
結語
ベースラインの線維化重症度が高いこと、UIP、低いFVC%は不良転帰と関連した。
リツキシマブなどの免疫抑制薬は肺機能温存に寄与する可能性がある。
AAVまたはANCAに関連するILDでは早期同定と個別化治療が必要であることが示唆される。

感想です。
どんな結果だった?
患者背景(全体像)
- 162例、MPO-ANCAが85%、AAV-ILD 76%、ANCA-ILD 24%でした。
- 画像パターンはUIPが最多(57%)で、半数が線維化グレード>10%という、線維化がめだつ集団ですね。
AAV-ILD と ANCA-ILD の比較
- ANCA-ILDは咳・呼吸困難が多く、TLCが低め、UIPがより多い(69% vs 51%)、線維化グレードも高い傾向。
- ただし、死亡・呼吸不全・画像進行は両群で同程度で、追跡中にANCA-ILDがAAV-ILDへ進展した例はなかったと記載されています(治療の影響か?)。
肺機能低下(FVC)
- 放射線学的パターン別の年間FVC%変化:
- UIP:−1.99(95%CI −2.9〜−1.0)
- NSIP:−3.76(95%CI −6.1〜−1.4)
- other:+0.36(95%CI −1.0〜1.7)
つまり、UIPパターンとNSIPパターンが進行しやすい。
- 治療別の12か月FVC%変化(調整混合効果モデル)では、RTXが+6.02%(p=0.07)と改善傾向。
- UIPサブグループではRTX群でFVC%がより増加した、という補足解析もあります(+13.8、p=0.013)。
※ただし後ろ向き研究の点で注意が必要(後述)。
画像進行(radiologic progression)
- 画像進行は53%(55/103)で、若年とベースライン線維化重症度が関連したと記載されています。
呼吸不全・死亡
- 呼吸不全(長期酸素導入)は19%(31例)、呼吸不全はANCA-ILDでより早期に起こった(log-rank p=0.003)とされています。
- 多変量解析では、呼吸不全の独立リスクとしてベースラインFVC%(HR 0.95)と線維化グレード4(HR 4.7)が挙げられています。
- 追跡中央値4.2年で48%が死亡、生存中央値8.1年、5年生存率61.9%。
- 死亡はAAV-ILDとANCA-ILDで差がなく(log-rank p=0.13)、UIPがNSIP/その他より予後不良、線維化スコアが高いほど予後不良。
- 主な死因は「感染やILD増悪による肺病態進行」とされています。
- 死亡の独立予測因子は診断時年齢(HR 1.08)とベースラインFVC%(HR 0.97)で、他のILDと同様。
論文解釈に注意するポイント
AAV-ILDやANCA-ILDでは、MPO-ANCA陽性とUIPが多く、画像進行や肺機能低下が相当数に起き、特にUIPや高度線維化で目立つ、という解釈ですね。
欧米では、PR3-ANCAとGPAが多いですが、この結果は本邦の臨床像にも近いように見えます。
治療に関しては、RTXが肺機能の維持/改善と関連する可能性が示唆されつつも、重症例にCYCが選択されやすいなど、治療選択バイアスの影響があり得る点を明確にしています。
また、抗線維化薬は3%しか使用されておらず、有効性評価は困難で、前向き試験の必要性がありますね。
ただ、PF-ILDのINBUILD試験では、AAV-ILDやANCA-ILDがほとんど組み込まれておらず、血管炎という病態を考えるとニンテダニブがこの群に安全に使えるのか?という疑問が出てきます。
注意点 リミテーション
- 後ろ向き観察研究なので、選択バイアス・欠測・追跡のばらつきがある。
- 治療は非ランダム化で実臨床を反映するが、因果は言えない。
- 抗線維化薬の使用が少なく結論が限定的、専門施設コホートで一般化に限界。
まとめ:臨床現場でどう活かす?
初診時に、FVC%とCTでの線維化重症度を評価すると予後予測や治療方針の検討に有用かもしれません。
具体例:ANCA陽性でILDが見つかった患者で、FVC%が低く、線維化が強い場合は、呼吸不全リスクが高い集団として、より厳密なフォロー(肺機能・画像の頻回評価、酸素導入の見通しを含む説明)と早期治療導入を考える根拠になりますね。 あたりまえか。
治療面では、RTXが肺機能改善と関連する可能性が示されていますが、p=0.07であり、因果関係は断言できません。それでも「検討に値する仮説」を与えてくれるデータではありますね。
しかし、AAVの診断に至らないANCA-ILDに対する治療は特発性間質性肺炎として行うのか、それともAAVに準じるべきか?という疑問もまだありますね~。

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

