Approach to the Evaluation and Management of Interstitial Lung Abnormalities. An Official American Thoracic Society Clinical Statement. AJRCCM2025
「このCT所見、ILA?それともILD?」
肺のCT画像に異常を見つけたとき、こうした判断を求められる機会は臨床の現場で確実に増えています。
特に肺癌スクリーニングや検診CT、関節リウマチなどの膠原病患者で、無症状だけどCTに影があるケースは決して珍しくありません。
2025年のATS公式ステートメント(Podolanczuk et al.)では、こうしたケースに対して明確な整理がされています。
今回は、「ILAとは何か」だけではなく、「これはILAではない」「これはもうILDだ」という判断基準にフォーカスして解説します。
前回のILA関連記事はこちら↓
【徹底解説①】ILAとILDの定義とその境界──新ATSガイドライン(2025)を読み解く
【徹底解説②】新しいILAのステートメント(ATS2025)〜ILAとみなされないCT所見とは?どんな場合にILDと判断する?〜
ILAとは?おさらい
ILA(Interstitial Lung Abnormalities)は、「臨床的にILDと診断されていない人に、CTで見つかった間質性肺異常」を指します。
ATS 2025の定義ではざっくり以下の通り:
- 両側性かつ非依存性(non-dependent)の肺実質異常
- 以下のいずれかを含む:
- Ground-glass opacity
- Reticulation
- Traction bronchiectasis
- Honeycombing
- Lung distortion
- 定義された6つの肺領域のいずれかで上記の所見が5%以上に及ぶこと
- ILDの基準は満たさない
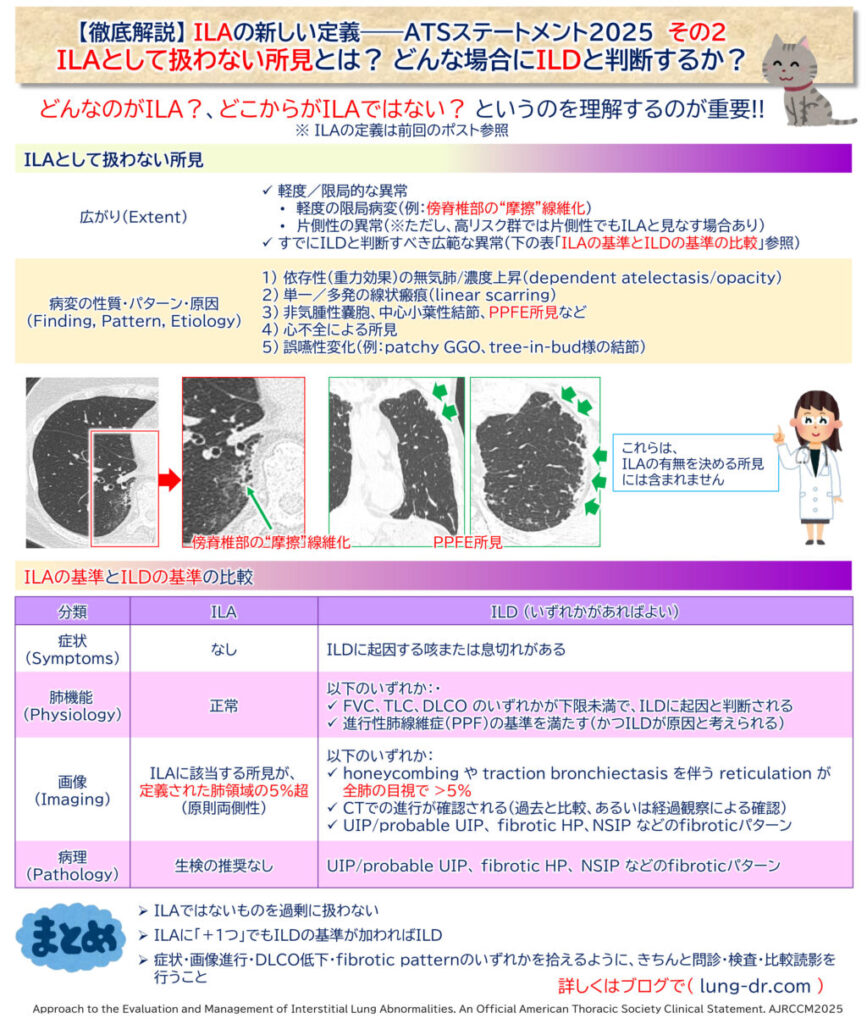
❌ これはILAではない!― 表2:Findings Not Considered an ILA
「ILAっぽく見えるけど、違うよ」という所見をATSははっきり分類しています。
| カテゴリ | 具体例 |
|---|---|
| 広がり(Extent) | 軽度/限局的な異常 ・軽度の限局病変(例:傍脊椎部の“摩擦”線維化) ・片側性の異常(※ただし、高リスク群では片側性でもILAと見なす場合あり) すでにILDと判断すべき広範な異常(表3参照) |
| 病変の性質・パターン・原因 (Finding, Pattern, Etiology) | 依存性(重力効果)の無気肺/濃度上昇(dependent atelectasis/opacity) 単一/多発の線状瘢痕(linear scarring) 非気腫性嚢胞、中心小葉性結節、PPFE特徴が他のCT異常を伴わずに存在 心不全による所見 誤嚥性変化(例:patchy GGO、tree-in-bud様の結節) |
🩺 臨床現場での応用ヒント:
- CTの「ちょっとした影」に過剰反応しない。
- 「限局的」「片肺だけ」「明確な他疾患(心不全・誤嚥・感染)」で説明がつくなら、ILAとラベリングせず経過観察または他疾患として評価を。
じゃあ、どんなときに「これはもうILD」と判断するの?
ATS 2025では、「ILAがある」+「以下のいずれか1つを満たす」だけでILDと診断してよいとしています。
その基準が下記の表3:Definition of ILDです。
※CTで ILA があるとき、以下のいずれか1つでも満たせば「ILD」
| 分類 | ILDを定義する基準 |
|---|---|
| 症状(Symptoms) | ・医師がILDによると判断する咳または息切れがある |
| 肺機能(Physiology) | 以下のいずれか: ・FVC、TLC、DLCO のいずれかが下限未満で、ILDに起因と判断される ・進行性肺線維症(PPF)の基準を満たす(かつILDが原因と考えられる) |
| 画像(Imaging) | 以下のいずれか: ・honeycombing や traction bronchiectasis を伴う reticulation が全肺の目視で >5% (ILAで定義される領域・ゾーンではない) ・CTでの進行が確認される ・UIP/probable UIP、fibrotic HP、fibrotic NSIP のパターン |
| 病理(Pathology) | ・UIP/probable UIP、fibrotic HP、fibrotic NSIP などの明確なfibrotic pattern |
ILAとILDの定義の比較
| 項目 | ILA | ILD |
|---|---|---|
| CT異常 | あり | あり |
| 症状 | なし | あり(ILDに起因するもの) |
| 肺機能 | 正常 | ・FVC、TLC、DLCOなど低下あり ・進行性の悪化(PPFの基準を満たす) |
| CT画像 | ILAに該当する所見が、 定義された肺領域の5%超 | ・honeycombing や traction bronchiectasis を伴う reticulation が、 肺全体の5%超 ・CTで進行が確認される ・UIP/probable UIP、fibrotic HP、fibrotic NSIP のパターン |
| 病理 | 生検の推奨なし | UIP/probable UIP、fibrotic HP、fibrotic NSIP など |
| 対応 | 経過観察 | 場合により治療 |
実践での見極めポイント
① 症状あり → ILDでよい
- 軽度でも、労作時の息切れや慢性の乾性咳があり、それがILDによるものと判断するなら、「症状あり」でILDに該当します。
② PFT異常(特にDLCO) → 要注意
- ILAsのある患者でDLCOだけが低下している例は多い。これは早期ILDの兆候かもしれません。
③ CTでfibrosisが明確 → たとえ無症状でもILD
- 牽引性気管支拡張(traction bronchiectasis)や蜂巣肺(honeycombing)+reticulationがある → fibrosisと判定 → 全肺の>5%でILD確定。
④ 経時的進行(Progression)あり → ILDに進展
- 以前のCTと比較して線維化が広がっているだけでもILDに診断変更すべき。
結論:「ILAと診断した時点」で“すでにILDかどうか”の見極めがスタート
ILAの定義は明確になりましたが、実際の臨床では「このCT所見をどう扱うか?」が難しい。
今回のガイドラインはそこに対して非常に明確な「ILA除外ルール(表2)」と「ILD診断ルール(表3)」を提供しています。
🔑 覚えておきたいポイント
- ILAではないもの(表2)は過剰に扱わない
- ILAに「+1つ」でも基準が加わればILD(表3)
- 症状・画像進行・DLCO低下・fibrotic patternのいずれかを拾えるように、きちんと問診・検査・比較読影を行うこと
他のILA関連記事はこちら↓
【徹底解説①】ILAとILDの定義とその境界──新ATSガイドライン(2025)を読み解く
【徹底解説②】新しいILAのステートメント(ATS2025)〜ILAとみなされないCT所見とは?どんな場合にILDと判断する?〜
【徹底解説③】新しいILAのステートメント(ATS2025)〜ILAを見つけたらどうするべきか?〜
肺がんにおける間質性肺異常(ILAs)の有病率と予後的意義のメタアナリシス

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

