Clinical significance of tracheal deviation in patients with idiopathic pleuroparenchymal fibroelastosis. Masato Kono et al. Respiratory Investigation, 2026.
特発性胸膜肺実質線維弾性症(IPPFE)では、上葉優位の線維化による容量減少に伴い、胸部X線で気管偏位がしばしば観察されます。しかし、この所見が臨床的にどの程度重要なのかは、これまで十分に検討されてきませんでした。
本研究ではIPPFE患者84例を解析し、気管偏位の有無やその程度が肺機能低下、気胸発生、さらには予後と関連する可能性が示されました。日常診療で頻繁に撮影される胸部X線から、IPPFEの病勢をどこまで読み取れるのか。本論文の結果と臨床的意義を整理して解説します。
はじめに

IPPFEは上葉優位の胸膜・胸膜直下の線維弾性増生が進行する稀な疾患で、やせや扁平胸郭、進行性の咳・労作時呼吸困難・反復性気胸などがよく問題になります。
画像では上葉の容量減少が目立ち、胸部X線で「肺門の挙上」や「気管偏位」が見られることがあるんですね。

ただ、気管偏位は「よく見る所見」ではある一方で、「それがどれくらい重症度や予後と結びつくのか」が不明でした。
そこで本研究は、胸部X線だけで評価できる“気管偏位”が、IPPFEの病勢・合併症・予後とどう関係するのかを、84例の後ろ向きコホートで検証した、という位置づけです。
背景と目的
特発性胸膜肺実質線維弾性症(IPPFE)は、上葉優位の線維化を特徴とする稀な間質性肺炎である。
本疾患では気管偏位がしばしば観察されるが、その臨床的関連性は不明確である。
本研究の目的は、IPPFE患者における気管偏位の臨床的意義を明らかにすることである。
方法
2005年から2024年に当院でIPPFEと診断された84例を後ろ向きに解析した。
胸部X線写真における気管偏位は、気管が正中線を越えて偏位している状態として定義した。
気管偏位の距離および角度、ならびに気管屈曲角を測定した。
気管偏位の有無によって、臨床像・生理学的所見・画像所見・生存転帰を比較した。
結果
診断時に気管偏位は58例(69.0%)で認められ、そのうち右方偏位が47例(81.0%)であった。
気管偏位あり群は、
- %予測努力性肺活量(%FVC)が有意に低く、
- 偏位側の上葉肺容量比が小さく、
- 胸郭の前後径/横径比が低く、
- 診断後の気胸発生が多く、
- 気管偏位なし群より生存率が不良であった(ログランク検定 p = 0.003)。
気管偏位の程度は、%FVCおよび上葉肺容量比と負の相関を示した。
診断時に気管偏位がない26例のうち15例(57.8%)が経過中に気管偏位を発症し、これも予後不良と関連した(ログランク検定 p = 0.04)。
多変量Cox比例ハザード解析では、気管偏位距離と気管屈曲角が死亡の独立予測因子であった。
結語
気管偏位は、上葉容量減少と胸郭扁平化を特徴とする病勢進行を反映し、IPPFEの予後を示す実用的かつアクセスしやすい画像指標となり得る。

感想です。
どんな研究でどんな結果だったか?
図表
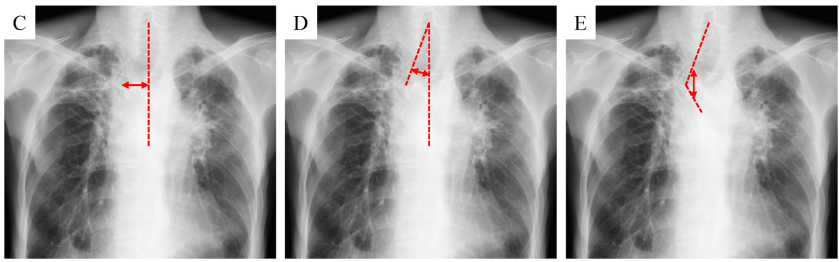
論文Fig.1(胸部X線で測る3指標)を、文章で整理するとこうです。
- 偏位距離:正中線から最大偏位点までの距離(C)
- 偏位角:正中線と「輪状軟骨中心→最大偏位点」を結ぶ線の角度(D)
- 屈曲角:輪状軟骨中心→最大偏位点→気管分岐部、の折れ曲がり角度(E)
1) 診断時点で気管偏位は多い(約7割)
- 84例中58例(69.0%)に気管偏位あり
- そのうち右方偏位が47例(81.0%)
2) 気管偏位あり群は“より進行した状態”を示していた?
- %FVCが低い(気管偏位あり 64.7% vs なし 80.9%)
- CTで扁平胸郭(APDT/TDT低下)、上葉の容量比の低下(特に偏位側)が示される
- 胸部X線上でも上肺の相対的長さ(上/全肺長比)が低い
3) 合併症(気胸)と予後に直結していた
- 診断後の気胸:気管偏位あり 44.8% vs なし 19.2%
- 生存:気管偏位あり群の方が有意に不良(log-rank p=0.003)
- さらに、診断時に偏位がなかった人も、経過で偏位が出現した群は予後不良(p=0.04)
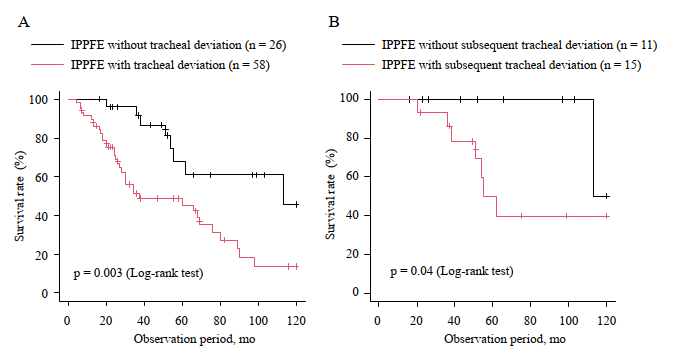
Figure 2
4) “どれくらい偏位しているか”も予後因子
ROC解析で生存に関連するカットオフを提示しています:
- 気管偏位距離 13.9 mm
- 気管偏位角 10.9°
- 気管屈曲角 167°(これ未満が不良)
そして多変量Coxで、気管偏位距離と気管屈曲角が独立した死亡予測因子になりました。
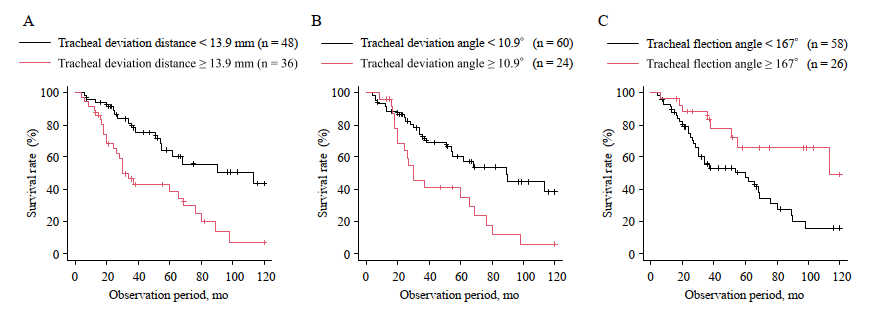
Figure 3
結果をどう解釈するか?
形態変化のメカニズム?
IPPFEが進行すると、上葉優位の線維化により上葉の容積が減少し、いわば上葉が「縮む」ような状態になります。
これに伴い胸郭は前後方向に扁平化し、その結果として気管が牽引され、偏位や屈曲が生じると考えられます。
実際、本研究では気管偏位の程度が%FVC、上葉容積比、さらに胸郭の前後径/横径比(APDT/TDT)と相関しており、気管偏位がIPPFEの構造的変化や病勢進行を反映している可能性が示唆されました。
気管偏位と気胸
臨床的にもう一つ重要な点は、気管偏位を有する患者では気胸の発生が多いことです。
著者らは、その背景として、上葉の左右非対称な収縮により胸腔内圧の分布が不均等となり、気胸が生じやすくなる可能性を指摘しています。
また、気胸後の瘢痕化が胸膜下線維化をさらに進展させ、結果として気管偏位の形成や進行に影響する可能性についても議論されています。
ただし、これらの機序については本研究で直接検証されたわけではなく、あくまで仮説的な考察として提示されています。
注意点 リミテーション
- 単施設・後ろ向き研究
- 疾患が稀で症例数が限られる
- IPPFEの臨床診断基準は未検証で、病理確定例が少ない
- 肺切除例などは除外したが、筋骨格の歪みや撮影条件が胸部X線での偏位評価に影響しうる
- イベント数が限られ、多変量解析は慎重に解釈すべき
まとめ:臨床現場でどう活かす?
- 新たに気管偏位が出てきた/偏位距離が増えてきた場合、論文ではそれが予後不良と関連。なので、臨床的には「病勢進行の可能性がある所見」として位置付ける。
- 気胸のリスクが高い群(偏位あり)として、注意する根拠になるかも。
- 肺機能が実施困難な状況でも、胸部X線所見が“代替の手がかり”になり得る可能性。

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。