Inhaled Treprostinil for Idiopathic Pulmonary Fibrosis. Nathan SD, et al. The New England Journal of Medicine 2026.
IPFの治療はピルフェニドンとニンテダニブが中心ですが、それでも肺機能の低下が止められない患者さんは少なくありません。今回、NEJMに掲載されたTETON-2試験では、肺高血圧症治療薬として知られる吸入トレプロスチニルが、IPF患者のFVC低下を有意に抑制する可能性が示されました。
本記事では、この試験の結果をわかりやすく整理しながら、既存抗線維化薬との併用の可能性、臨床的増悪への影響、そして忍容性やネランドミラストとの使い分けについて、臨床の視点から考察します。
はじめに

IPFは進行性の線維化性肺疾患で、生存期間中央値が3〜5年とされる予後不良な疾患です。経過は進行性かつ予測困難で、最終的には呼吸不全や急性増悪、肺癌などで亡くなることが多いです。
現在の治療としては、ニンテダニブ、ピルフェニドンが既存の抗線維化薬として使われており、肺の線維化を抑えることで、呼吸機能の悪化速度を遅くする効果が示されています。しかし、病態や生命予後を改善する効果は証明されていません。

吸入トレプロスチニルは、もともと肺高血圧症の治療薬として用いられているプロスタサイクリン誘導体であり、本邦でも肺高血圧症に対する治療薬として使用可能です(トレプロスト)。
主な作用は肺血管拡張による肺血管抵抗の低下ですが、近年、この薬剤が肺線維化にも影響を与える可能性が示唆されてきました。
その背景として、肺高血圧を合併した間質性肺疾患(PH-ILD)患者を対象としたINCREASE試験の事後解析において、吸入トレプロスチニル投与群で努力性肺活量(FVC)の改善または低下抑制の可能性が示されたことが挙げられます。
また、前臨床研究では、トレプロスチニルがプロスタサイクリン受容体などを介したシグナル伝達を通じて線維芽細胞の増殖や線維化関連経路に影響を及ぼす可能性が示唆されています。
これらの知見から、トレプロスチニルは単なる「肺血管拡張薬」ではなく、肺線維化の進行そのものに作用する「吸入抗線維化治療」としての可能性が注目されるようになりました。

ちなみに、TETON研究シリーズは、この仮説を検証するために計画された52週間のランダム化比較試験プログラムであり、3つの試験(TETON-1、TETON-2、TETON-PPF)から構成されています。
- TETON-1(NCT04708782)は米国およびカナダのIPF患者を対象とした試験。
- TETON-2(RIN-PF-303)はアジア太平洋地域、欧州、南米のIPF患者を対象とした試験。
- TETON-PPFは、IPFに限らず進行性肺線維症(PPF)患者を対象とした試験。
本論文では、この3試験のうち最初に登録が完了したTETON-2試験で、吸入トレプロスチニルが52週間にわたってFVCの低下を抑制するかを検証した第3相ランダム化比較試験です。
PH-ILD患者を対象としたINCREASE試験に関する過去記事はこちら
間質性肺疾患による肺高血圧症に対する吸入トレプロスチニル ~INCREASE試験~
間質性肺疾患に関連した肺高血圧症を有する患者における吸入トレプロスチニルと努力性肺活量: INCREASE試験のpost-hoc解析
INCREASE試験における肺疾患に起因する肺高血圧症患者に対する吸入トレプロスチニルの複数疾患進行イベントに及ぼす有効性
背景
前臨床データから、吸入トレプロスチニルは抗線維化機序を介して特発性肺線維症(IPF)の治療に有用である可能性が示されており、この前提は臨床的観察によっても支持されている。
方法
この第3相二重盲検試験において、IPF患者を52週間にわたり吸入トレプロスチニルまたはプラセボ(いずれも1回12吸入を1日4回)に無作為に割り付けた。
主要評価項目は、52週時点の絶対努力肺活量(FVC)のベースラインからの変化量。
多重性を制御するために事前規定の順序で解析された副次評価項目は、
- 臨床的増悪およびIPFの急性増悪(いずれもtime-to-event解析で評価)
- 52週までの死亡
- 52週時点の予測FVC%
- 生活の質
- 肺拡散能(DLCO)のベースラインからの変化
- 安全性
結果
合計593例が無作為化。
少なくとも1回、トレプロスチニル(298例)またはプラセボ(295例)の投与を受けた。
このうち463例(トレプロスチニル群224例、プラセボ群239例)が52週までの試験評価を完了した。
患者の平均年齢は71.7歳で、80.1%が男性であった。
ベースラインの平均FVCは予測値の76.8%であり、75.4%の患者が背景抗線維化治療を受けていた。
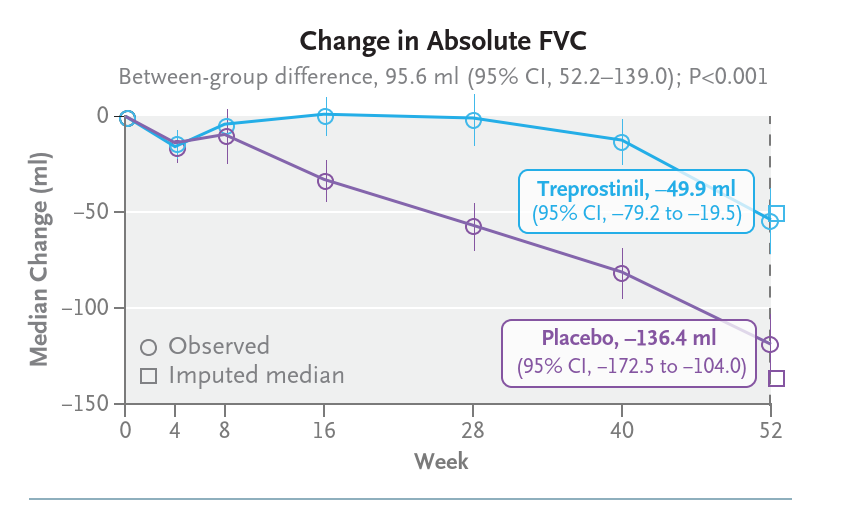
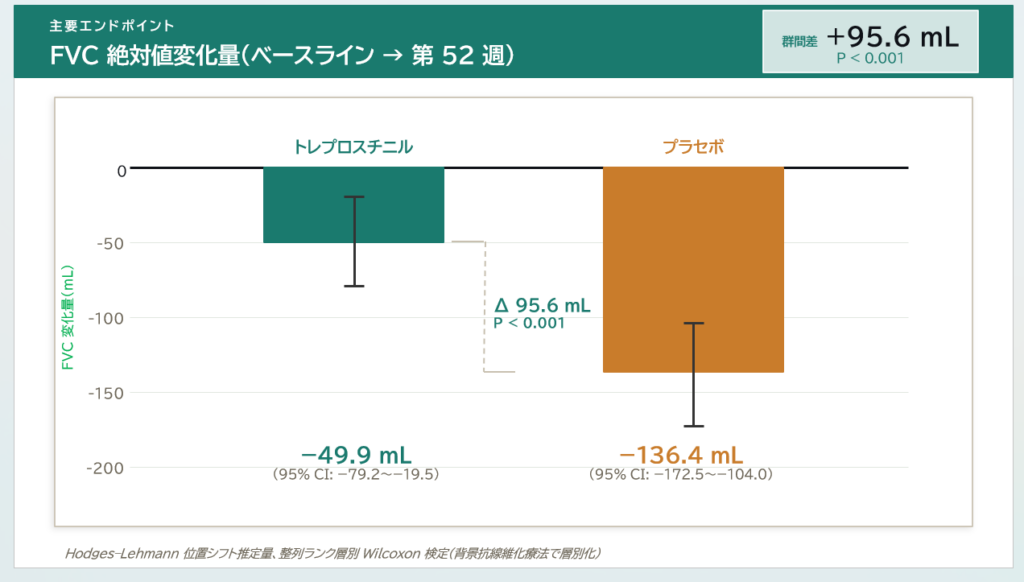
52週時点のFVC変化量の中央値は、
- トレプロスチニル群で−49.9 mL(95%信頼区間[CI], −79.2〜−19.5)
- プラセボ群で−136.4 mL(95% CI, −172.5〜−104.0)
- 群間差は95.6 mL(95% CI, 52.2〜139.0; P<0.001)であった。
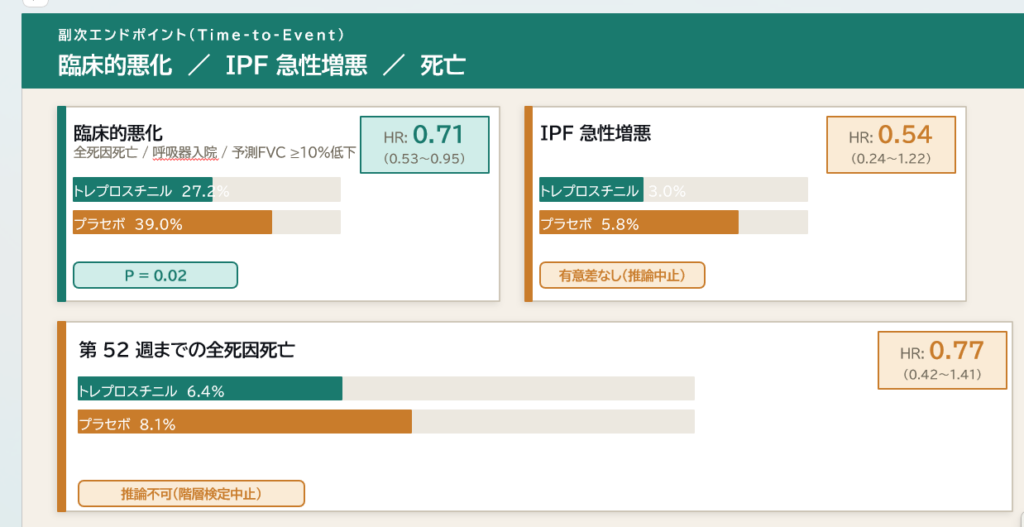
臨床的増悪は、
- トレプロスチニル群81例(27.2%)に発生
- プラセボ群115例(39.0%)に発生
- ハザード比 0.71、95% CI, 0.53〜0.95; P=0.02
IPF急性増悪までの時間については群間で実質的な差を認めず、そのためそれ以降の副次評価項目についてはさらなる推論は行われなかった。
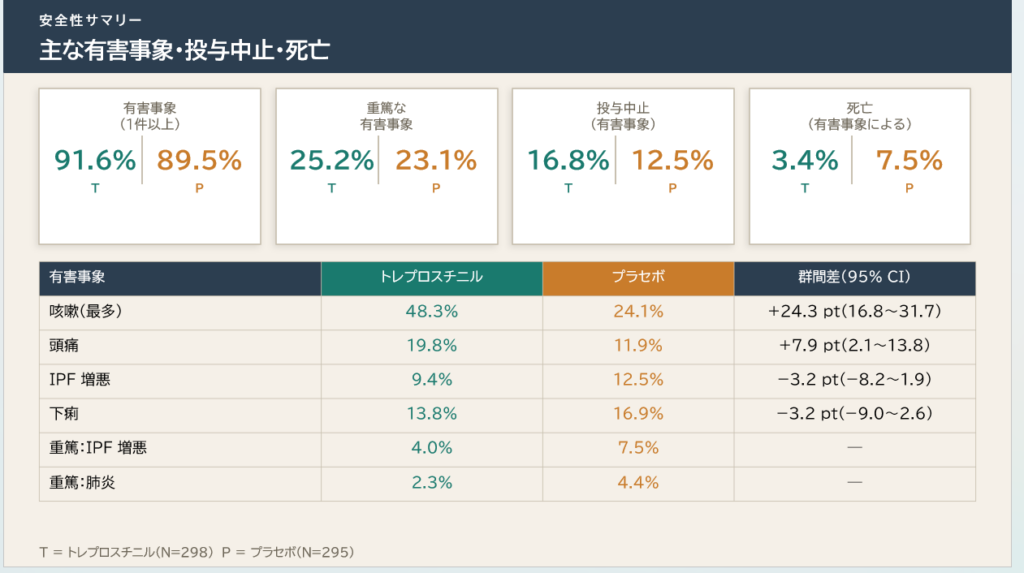
最も多かった有害事象は咳嗽であり、トレプロスチニル群の48.3%、プラセボ群の24.1%に報告された。
トレプロスチニルまたはプラセボの中止は、それぞれ33.6%、24.7%で生じ、このうち約半数は有害事象を主な中止理由としていた。。
結語
IPF患者において、吸入トレプロスチニルは52週間にわたり、プラセボと比較してFVC低下が小さく、臨床的増悪イベントが少なかった。

感想です。
どんな研究でどんな結果だったか?
主要評価項目(FVCの変化)
主要評価項目は、52週時点でのFVCのベースラインからの変化量。
結果は以下の通り。
- トレプロスチニル群: −49.9 mL
- プラセボ群: −136.4 mL
群間差は 95.6 mL で、統計学的に有意差が認められました。
つまり、吸入トレプロスチニルを使用した患者では、肺機能の低下速度が有意に遅かったという結果になります。
副次評価項目(臨床的増悪)
副次評価項目のひとつである臨床的増悪についても有意差が認められました。
この臨床的増悪は、
- 全死亡
- 呼吸器関連入院
- 予測FVC%の10%以上の相対低下
を組み合わせた複合エンドポイントです。
このイベントはトレプロスチニル群で少なく、ハザード比は 0.71 でした。
つまり、臨床的に悪化する最初のイベントまでの時間が延びたという結果になります。
急性増悪と死亡について
一方で、IPFの急性増悪については統計学的な有意差は認められませんでした。
したがって、この52週の試験結果だけでは、急性増悪や死亡を減らすかどうかについては結論を出すことはできません。この点については、今後の長期試験や他のTETON試験の結果が重要になってきますね。
サブグループ解析
背景治療別のサブグループ解析も行われています。
- ニンテダニブ併用群
- ピルフェニドン併用群
- 背景抗線維化治療なし
いずれの群でも、トレプロスチニル群でFVC低下が小さい傾向が一貫して認められました。
つまり、既存の抗線維化薬と併用しても効果が保たれる可能性が示唆されています。
安全性
安全性については、最も多かった有害事象は咳嗽でした。
- トレプロスチニル群: 48.3%
- プラセボ群: 24.1%
と、明らかにトレプロスチニル群で多くみられました。
一方で、重篤な有害事象は
- トレプロスチニル群: 25.2%
- プラセボ群: 23.1%
と大きな差はありませんでした。
ただし注意点として、試験薬の中止率は
- トレプロスチニル群: 33.6%
- プラセボ群: 24.7%
とやや高く、主な中止理由として
- 咳嗽
- 呼吸困難
- 頭痛
などが報告されています。
結果をどう解釈するか?
まず結論をひと言でいうと、トレプロスチニル群では、52週時点のFVC低下がプラセボ群より小さく、呼吸機能の悪化を有意に抑制しました。これが本試験のコアメッセージです。
言い換えると、肺線維症の進行を抑える効果が示されたということになります。
臨床的な位置づけとしては、すでに使用されているピルフェニドンやニンテダニブ、そして最近同様の結果が報告されたネランドミラストと同様に、肺線維化の進行を抑制する治療選択肢となり得る可能性を示した結果と言えるでしょう。
さらに本試験では、単剤としてだけでなく、ピルフェニドンやニンテダニブと併用した場合でも効果が一貫して認められた点も重要なポイントです。つまり、既存の抗線維化治療に上乗せできる可能性が示唆されたわけです。
一方で、急性増悪や死亡については明確な群間差は示されませんでした。そのため、本論文から確実に言えることは、FVC低下の抑制と臨床的増悪の抑制までです。
急性増悪や死亡率への影響については、今後の長期試験や追加データを待つ必要がありそうです。
注意点 リミテーション
- 52週間での試験薬中止率が高かった。
- 背景抗線維化療法あり/なしなどの特定サブグループで有効性を評価する検出力がなかった。
- 試験期間が長期死亡の評価には不十分であった
- 加えて、本文から読み取れる注意点として、急性増悪が有意でなかったために後続副次評価項目の正式推論ができないこと、そして有害事象、とくに咳嗽による忍容性の課題があること。
まとめ:臨床現場でどう活かす?
- 単剤としてだけでなく、既存の抗線維化薬を使用していても進行するIPF患者に対して、新たな上乗せ治療の可能性が示された。
- 呼吸器関連入院、FVC低下、死亡などを含む臨床的増悪の抑制効果が示唆された。
- 一方で忍容性の問題がありそうで、特に咳嗽の頻度が高い。また、吸入は1日複数回必要であり、治療継続の負担になる可能性がある(めんどくさい?)。
最後に、最近報告されたネランドミラストとの使い分けも気になるところです。
両薬剤とも、既存の抗線維化薬に上乗せ可能な治療として有効性が示された点では共通しています。ただし、副作用プロファイルには違いがあります。
ネランドミラストでは下痢の増加が報告されているため、ニンテダニブによる下痢で困っている患者さんでは、吸入トレプロスチニルの併用の方が選択しやすい可能性があります。
一方で、トレプロスチニルでは咳嗽の増加が問題になることがあるため、もともと咳が強い患者さんではネランドミラストの方が適している可能性も考えられます。
今後はリアルワールドでの経験が蓄積されることで、患者背景や副作用プロファイルに応じた使い分けや組み合わせについて、さらに議論が進んでいくかもしれません。
PH-ILD患者を対象としたINCREASE試験に関する過去記事はこちら
間質性肺疾患による肺高血圧症に対する吸入トレプロスチニル ~INCREASE試験~
間質性肺疾患に関連した肺高血圧症を有する患者における吸入トレプロスチニルと努力性肺活量: INCREASE試験のpost-hoc解析
INCREASE試験における肺疾患に起因する肺高血圧症患者に対する吸入トレプロスチニルの複数疾患進行イベントに及ぼす有効性

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

