Ryerson CJ et al. Update of the International Multidisciplinary Classification of the Interstitial Pneumonias: An ERS/ATS Statement. European Respiratory Journal 2025.
今回のERJステートメントの中で、おそらく最も混乱を招くのが 「気管支中心性間質性肺炎(Bronchiolocentric Interstitial Pneumonia, BIP)」 という新しい概念です。
若手医師だけでなく、長年ILD(間質性肺疾患)を診てきたベテラン医師でさえ「これは一体どう整理したらよいのか?」と思わず戸惑うような部分です。
でも実は、BIPは“新しい疾患”ではなく、これまでバラバラに呼ばれてきた「気道中心型のパターン」を整理するための新しい用語です。
今日はその背景から臨床での意味合いまで、できるだけわかりやすく整理してみましょう。
過去の記事はこちら
【新国際分類2025】間質性肺炎の新しい整理法 – 背景と全体像を押さえよう
【新国際分類2025】その2 間質性肺炎診断はこう進める!―実践的アプローチ解説―
【新国際分類2025】その3 Interstitital patternsとAlveolar filling patternsの全体像とパターン分類
【新国際分類2025】その4 Usual Interstitial Pneumonia(UIP)はただの画像・病理パターン―“特発性”か“二次性”かの見極めが重要
BIPとは何か? ― 「新しい病気」ではなく「用語の整理」
もともと「BIP」という言葉は1969年にIPの一亜型として提案されていました。
その後、似たような所見を指す用語が乱立:
- 「気道中心型疾患/線維症」
- 「気道中心性間質性肺炎」
- 「気管支中心型IPパターン」
- 「気管支中心型間質線維症パターン」など。
今回の提案は、それらを 包括的にまとめる呼称としてBIPを再導入する というものです。
つまり、形態学的なパターン(組織や画像)を指す言葉であり、「UIP」「NSIP」と同じように臨床診断とは切り離して使うことが推奨されています。
BIPの臨床・画像・病理所見
| 項目 | 英語原文 | 日本語訳 |
|---|---|---|
| Clinical | Presentation: – Non-fibrotic BIP: Acute/Subacute onset frequently with respiratory and systemic symptoms. – Fibrotic BIP: Chronic onset but with variable risk of progression. Potential for rapid worsening, especially with ongoing exposure. Risk factors: No clear age or sex predilection. Positive exposure history for HP associated antigens. | 臨床像: – 非線維性BIP: 呼吸器症状や全身症状を伴って急性〜亜急性に発症する。 – 線維性BIP: 慢性発症だが進行リスクは様々で、曝露が続くと急速に悪化する可能性がある。 危険因子: 年齢や性別の偏りはなく、過敏性肺炎(HP)関連抗原への曝露歴が陽性であることが多い。 |
| Radiologic | Non-fibrotic BIP: – Centrilobular ground glass nodules – mosaic attenuation – and/or lobular air trapping. Fibrotic BIP: – Peribronchovascular ground glass, – traction bronchiectasis – mosaic attenuation – lobular air trapping and three-density sign. – Features can overlap with non-fibrotic BIP. | 非線維性BIP: – 小葉中心性のすりガラス結節 – モザイク陰影 – 小葉性のair trapping 線維性BIP: – 気管支血管周囲のすりガラス影 – 牽引性気管支拡張 – モザイク陰影 – 小葉性のair trapping、さらに“three-densityサイン”を認める。 – 非線維性BIPと所見が重複することもある。 |
| Pathologic | Nonfibrotic BIP: – Bronchiolocentric chronic inflammation +/- non-necrotising granulomatous inflammation. Fibrotic BIP: – Bronchiolocentric fibrosis often with peribronchiolar metaplasia ± bronchiolocentric inflammation. | 非線維性BIP: – 気管支中心性の慢性炎症を示す。壊死を伴わない肉芽腫性炎症を伴う場合がある。 線維性BIP: – 気管支中心性の線維化を示す。 – しばしば気管支周囲の上皮化生を伴う。 – 気管支中心性炎症を伴うこともある。 |
なぜBIPが必要? ― HPと混同されてきた過去
近年のHP(過敏性肺炎)ガイドラインでは、「典型的HPパターン」=気道中心性の所見 が強調されてきました。
しかし実際に解析してみると、典型的HP像を示した患者のうち 約3割はHPではなかった というデータもあります。
BIPパターンの立場で考えると、
気道中心型の画像・病理パターン、つまり、BIPパターンを呈する代表的なILDはHPです。
しかし、HP以外の診断となることもあります。
鑑別に挙がるのは:
- 膠原病関連ILD(特にRA-ILD)
- 誤嚥関連病変
- 吸入曝露や薬剤性肺障害
などです。
つまり、安易に「気道中心型=HP」 とラベルを貼ってしまうのは危険です。
そこで、「HPかどうかは分からないが、形態的に気管支中心型のパターンを示している」 症例を整理するために、BIPというカテゴリーを導入することが合理的だと判断されたのです。
HPの立場で考えると、
曝露抗原が同定されて臨床的にHPと診断された場合でも、画像や病理が必ずしもBIPパターンとは限りません。
HPでは UIPやNSIP、PPFE、あるいはこれらの複合型や分類不能パターン を呈することもあります。
したがって、
- BIPパターンはHPを示唆することが多い けれども、
- HPが必ずBIPパターンになるわけではない
という点に注意することが重要です。
BIPの病理所見(ここが重要!)
病理学的にBIPは大きく 非線維性(細胞性)BIP と 線維性BIP に分けられます。
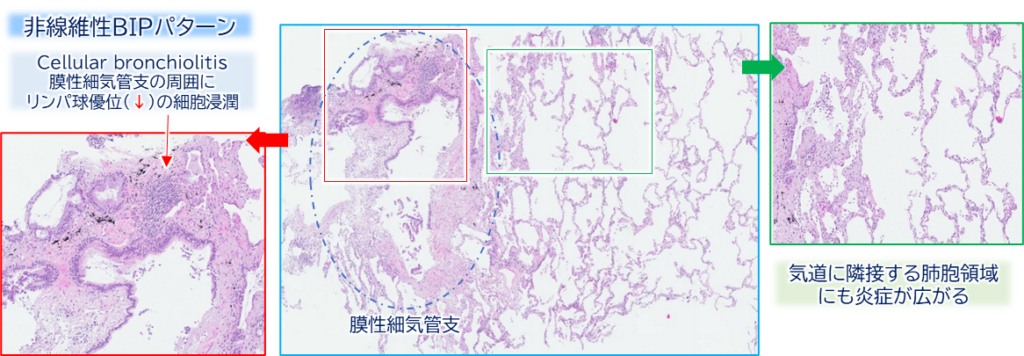
非線維性(細胞性)BIP
- 気管支周囲にリンパ球主体の慢性炎症。
- 非壊死性肉芽腫を伴うこともある。
- 多くの場合、隣接肺胞壁にも炎症が広がる。
線維性BIP
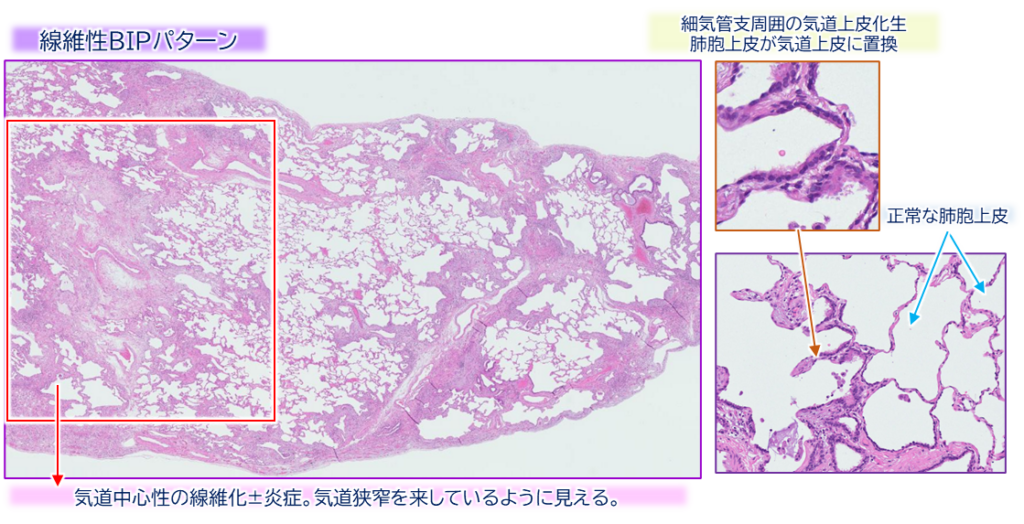
- 気管支中心に線維化(±慢性炎症)が進展。
- 周囲の気腔に繊毛性円柱上皮化生や、扁平上皮化生。
- リモデリングが進むと気道狭窄や粘液貯留、気管支拡張をきたす。
- 多くの場合、隣接肺胞壁にも炎症や線維化が広がる。
非線維化・線維化BIPの共通所見
- どちらのタイプでも、隣接する肺胞壁に炎症や線維化が及ぶことが多い。
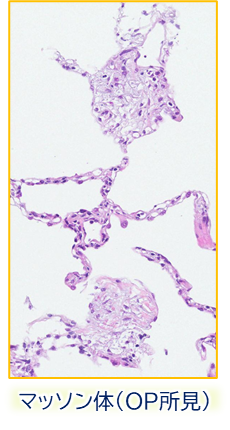
- 肺胞腔内の所見
- 器質化肺炎(OP)
- 泡沫状マクロファージの集積
鑑別に役立つ追加所見
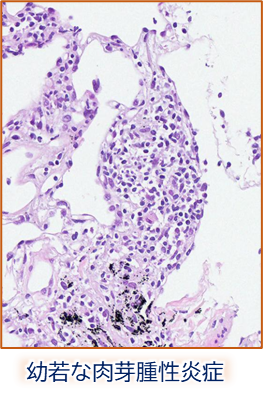
- 気管支周囲の小さな肉芽腫性炎症(散在性・小病変)
→ HPを強く示唆。
- 多核巨細胞や化膿性肉芽腫
→ 誤嚥を示唆し、さらに異物が確認されれば診断的。
BIPのCT所見
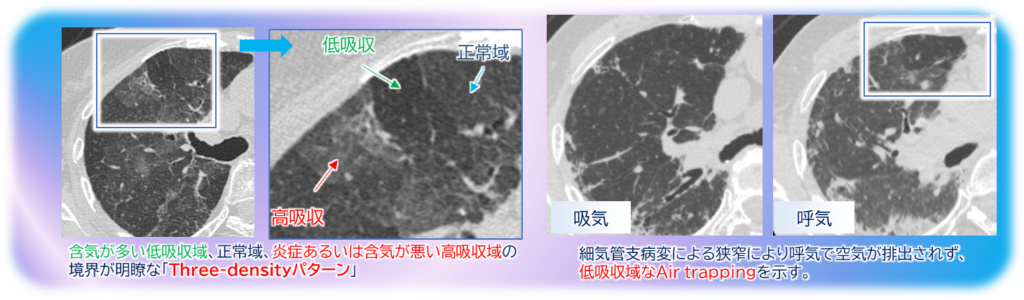
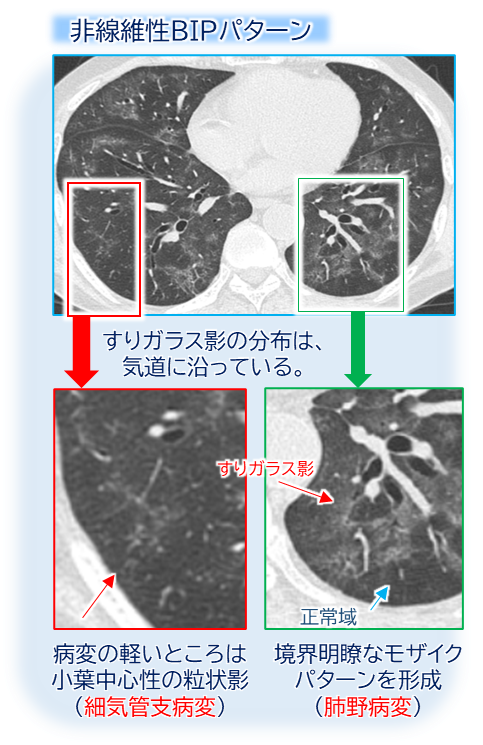
非線維性BIP
- 小葉中心性結節
- すりガラス影+モザイク状陰影(3-densityサイン)
- 軽症例では小葉中心性結節が少ない、あるいはすりガラス影のみでモザイク状陰影がない場合がある。
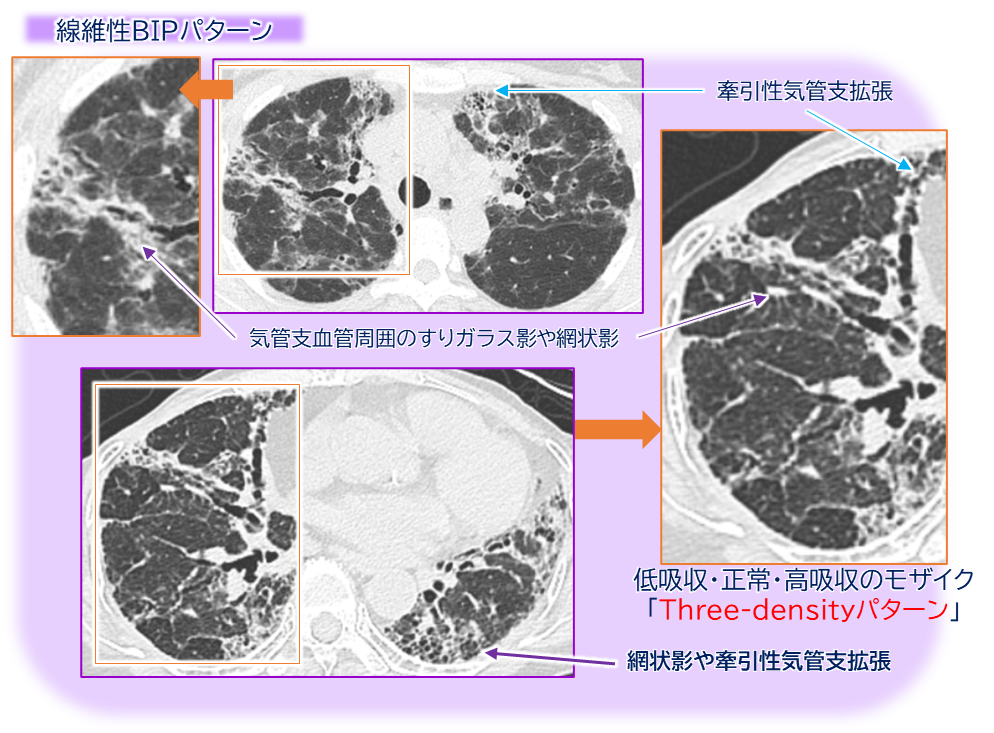
線維性BIP
- すりガラス影
- 網状影
- 牽引性気管支拡張
- モザイク状陰影
- 呼気時のair-trapping
- 気管支血管束周囲に分布することが多い。
- ただしHP以外のCTD-ILDでも9%程度で同様の像を呈することがある。
臨床での診断アプローチ
繰り返しになりますが、BIPはあくまで 画像や病理のパターン名 であり、最終的な診断は必ず 多職種診断(MDD) で決まります。
HP
- HPと診断するには、まず 抗原曝露の同定が原則必要でしょう。
- 抗原が特定できなくても、典型的なBIPパターンに加えて肉芽腫などの所見があれば、HPと診断できる場合があります。
つまり、BIPパターンはHPを強く示唆することが多いのですが、基本的には「抗原曝露を確認し、HPと診断する」のが望ましいという点を押さえておくべきです。
この点は、最新のHP診断ガイドラインを参考にすると理解しやすいでしょう。
特発性BIP
BIPパターンを示していても 抗原曝露が明らかでなく、典型的なHP像とも断定できない症例があります。
こうした場合には、暫定的に 「特発性BIP」 と呼ぶことが提案されています。
ただし、その中には 実際にはHPであるものの、原因抗原が特定できていないだけのケースも含まれる可能性があります。したがって、常に潜在的な抗原曝露の可能性を念頭に置くことが重要 です。
この「特発性BIP」は、あくまで 研究や診療上の便宜的な枠組み に過ぎません。
言い換えると、 「ひとまず分類しておくための仮のカテゴリー」 であり、今後の研究によってその位置づけや臨床的意義がより明確になることが期待されています。
BIPパターンを呈するその他の疾患
もちろん、BIPパターンを呈する症例の中には、
- 膠原病関連ILD
- 誤嚥
- 薬剤性肺障害
といった別の背景が存在することも少なくありません。そのため、臨床背景の丁寧な評価が最終診断に直結する点を忘れないようにしましょう。
👉 簡単にまとめると:
- HP診断には曝露歴が最重要
- 典型的BIP+肉芽腫があれば抗原不明でもHPと診断可能
- 曖昧なら「特発性BIP」と暫定分類
- 膠原病・誤嚥・薬剤性も必ず鑑別に入れる
まとめ
- BIPは新しい疾患ではなく、気道中心型のIPを包括的に整理するための画像・病理パターン。
- HPを示唆する主要パターンであるが、CTD-ILD、誤嚥、薬剤性など多様な病因でも見られる。
- 原因の特定できない「特発性BIP」は暫定的な臨床概念であり、今後の研究対象。
👉 このBIPの導入は、間質性肺炎診断の用語整理を大きく進める一歩ですが、現場ではしばらく混乱が続くかもしれません。若手医師の皆さんは、「これは新しい病気ではなく、パターンを整理するための言葉なんだ」と理解しておけばよいでしょう。
過去の記事はこちら
【新国際分類2025】間質性肺炎の新しい整理法 – 背景と全体像を押さえよう
【新国際分類2025】その2 間質性肺炎診断はこう進める!―実践的アプローチ解説―
【新国際分類2025】その3 Interstitital patternsとAlveolar filling patternsの全体像とパターン分類
【新国際分類2025】その4 Usual Interstitial Pneumonia(UIP)はただの画像・病理パターン―“特発性”か“二次性”かの見極めが重要

<スマートフォンをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面下の「メニュー」「検索」「サイドバー」を使って、気になる話題を検索することもできますので、ぜひご活用ください。
<PCをご利用の皆さまへ>
他の記事をご覧になりたい場合は、画面上部のメニューバーや画面右側のサイドバーをご利用いただき、気になる話題をお探しください。

